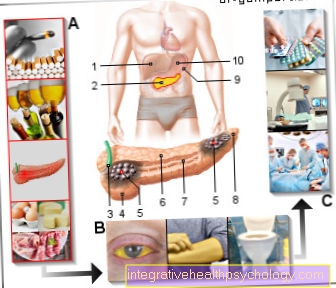
דלקת מפרקים שגרונית
מילים נרדפות במובן הרחב יותר
- דלקת מפרקים שגרונית (R.A./ RA)
- פוליארתריטיס כרונית (c.P. / cP)
- מחלה ראומטית
- דלקת מפרקים שגרונית ראשונית (pcP / p.c.P.)
אנגלית: דלקת מפרקים שגרונית, שיגרון
הַגדָרָה
מחלת המפרקים הדלקתית השכיחה ביותר השייכת לקבוצה השיגרונית היא מה שמכונה (סרופוזיטיבית) דלקת מפרקים שגרונית או דלקת מפרקים שגרונית.
זה מערכתית, כלומר מחלות דלקתיות הפוגעות בגוף כולו, בדרך כלל פרוגרסיבי, הפוגעות באיברים (מפרקים, נדן גיד, אַמתָח) מדביק.

במהלך המחלה, מפרקים וגידים, מה שמוביל לסטיות בצורה ובציר כמו גם לתנועה מוגבלת.
מהלך המחלה מ שִׁגָרוֹן שונה מאוד, במקרים נדירים נפגעים גם איברים מחוץ למערכת השלד והשרירים (עַיִן, עור, כלי שיט, ריאה, לֵב, כִּליָה או דרכי העיכול).
משוער. 1% מהאוכלוסייה, ללא הבדלים גיאוגרפיים או גזעיים משמעותיים, סובלים מדלקת מפרקים שגרונית.
נשים בעלות סיכוי גבוה פי שלוש להיפגע מגברים.
גברים בדרך כלל חולים בין הגילאים 45-65, נשים בגילאים 25-35 או לאחר גיל 50.
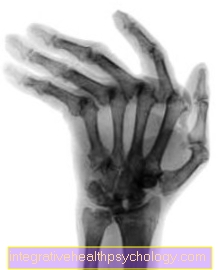
איור ראומטיזם של היד
צילום רנטגן אופייני של יד הסובלת מדלקת מפרקים שגרונית מתקדמת.
אופיינית לכינוי "סטייה אולטרה" של היד. המשמעות היא שהאצבעות סוטות לכיוון האצבע הקטנה כחלק מהמחלה.
עם תרופות מודרניות ניתן לראות פחות ופחות את השינויים הראומטיים הבולטים הללו.
גורם שורש
סיבת הר.א. (= דלקת מפרקים שגרונית) אינו ידוע ברובו. הצטברות משפחתית מבודדת של המחלה גורמת למרכיב גנטי ככל הנראה. ההנחה היא כי מספר גורמים גנטיים השולטים בתגובות חיסוניות מסוימות, ובתנאים מסוימים הופכים להיות עצמאיים ובכך הם אלו עבור דלקת מפרקים שגרונית / דלקת מפרקים שגרונית ראשונית גורם לדלקת אופיינית. פתוגנים שונים (למשל וירוס אפשטיין בר) או שיש חשד לחומר פתוגן נפוץ (למשל גליקופרוטאין).
תסמינים
התגובה החיסונית המכוונת לא נכון מובילה לדלקת בקרום הסינוביאלי המצפה את כל המפרקים (= סינוביטיס). זה מסמיך ויוצר יותר נוזל סינוביאלי (אפליה במפרק). מתפתחת נפיחות כואבת במפרקים. כתוצאה מכך, קפסולות המפרקים והרצועות במפרקים נמתחים יתר על המידה והמפרקים עלולים להפוך לא יציבים. הממברנה הסינוביאלית המודלקת והגדולה צונחת בהדרגה על הסחוס המפרקי. יחד עם אנזימים משוחררים (חלבונים מפרקים אגרסיביים), הסחוס במפרק נהרס לאורך זמן. בשלב המתקדם הרקמה המודלקת מערערת את העצם משולי המפרק ובסופו של דבר מובילה להרס או לעיוות של המפרק כולו.
קרא גם בנושא זה: דלקת בקרום הסינוביאלי
דלקת מפרקים שגרונית בדרך כלל מתחילה בהדרגה.
תסמינים אופייניים הם:
- כאב בלחץ או בתנועה,
- נפיחות ו
- התחממות יתר של המפרקים.
בדרך כלל יש נוקשות בוקר עד שלוש שעות, כלומר אובדן תפקוד המפרקים המושפעים ו"הפשרה "לאחר מכן עם עלייה משמעותית בתפקוד. מפרקי אצבעות, ידיים, מרפקים, כתפיים, ברכיים, קרסוליים ובוהן נפגעים לרוב, בעיקר באופן סימטרי. עם זאת, דלקת מפרקים שגרונית יכולה להיות משפיעה כמעט על כל מפרק, כולל עמוד השדרה.
לעיתים מופיעים גם תסמינים כלליים כמו חום, תשישות מהירה, אובדן תיאבון וחולשה.
בנוסף למפרקים, נדן הגיד יכול להיות מושפע גם מדלקת מפרקים שגרונית. Tendovaginitis זה מופיע בדרך כלל באזור הידיים ויכול להוביל לקרע בגידים.
יתרה מזאת, כביכול נקבוביות ראומטיות מופיעות אצל כ- 30% מהמטופלים. מדובר על גושים קטנים המתהווים באזור עצמות בולטות, גידים או רצועות שגודלם תלוי לעתים קרובות בפעילות הדלקתית של המחלה.
קרא עוד בנושא בכתובת: דלקת גידים בשיגרון, קרסוליים נפוחים
אִבחוּן
ה אִבחוּן דלקת מפרקים שגרונית נובעת מ:
- תסמינים
- בדיקה גופנית
- ערכי מעבדה וצילום רנטגן.
ה המכללה האמריקאית לראומטולוגיה (ACR) קבעו קריטריונים לאבחון דלקת מפרקים שגרונית (R.A.) בשנת 1987. מאחד פוליארתריטיס כרונית (cP) ניתן להניח אם מטופל עומד לפחות בארבעה מתוך שבע הקריטריונים, לפיהם הקריטריונים 1-4 חייבים לעבור לפחות שישה שבועות.
קריטריונים של ACR לאבחון של דלקת מפרקים שגרונית:
- נוקשות בוקר של לפחות שעה
- לפחות שלושה אזורים במפרקים חייבים להראות נפיחות ברקמות רכות או השתפכות מפרקים בו זמנית
- לפחות נפיחות במפרק אחד משפיעה על מפרק כף היד, המטקרפאל או המדיאלי
- מעורבות סימטרית סימולטנית של אותם אזורי מפרקים משני צידי הגוף
- שיגרון - גושים מעל עצמות בולטות או ליד מפרקים
- מה שנקרא. גורם ראומטיזם (RF) שניתן לזהות בדם
- שינויים רדיוגרפיים האופייניים לדלקת מפרקים שגרונית (RA) על גבי רנטגן של היד
קריטריוני סיווג ACR-EULAR לדלקת מפרקים שגרונית
בשנת 2010, ביוזמה המשותפת של ACR (American College of Rheumatology) ו- EULAR (הליגה האירופית נגד ראומטיזם), נוצרו קריטריונים חדשים, המציעים אפשרות לאבחון מוקדם מאוד כיתרון החשוב ביותר.
בניגוד לקריטריונים הישנים משנת 1987, הקריטריונים החדשים מחלקים את המאפיינים של נוקשות הבוקר, הסימטריה של מעורבות המפרקים והגושים ראומטיים. הימצאות סחף בתמונת הרנטגן נחשבת מלכתחילה לאבחון אמין. מעורבות משותפת לא כוללת רק נפיחות במפרקים, אלא גם רכות במפרקים.
קריטריוני סיווג ACR-EULAR עבור ה- R.A .:
מעורבות משותפת
- 1 מפרק בינוני / גדול: 0 נקודות
- > מפרק בינוני / גדול, לא סימטרי: נקודה אחת
- > 1 מפרק בינוני / גדול, סימטרי: נקודה אחת
- 1-3 מפרקים קטנים: 2 נקודות
- 4-10 מפרקים קטנים: 3 נקודות
- > 10 מפרקים, כולל מפרקים קטנים: 5 נקודות
סרולוגיה (RF + ACPA)
- לא RF ולא ACPA חיובי: 0 נקודות
- מבחן אחד לפחות חיובי חלש: 2 נקודות
- לפחות מבחן אחד חיובי מאוד: 3 נקודות
משך הסינוביטיס
- <6 שבועות: 0 נקודות
- > 6 שבועות: נקודה אחת
חלבוני פאזה אקוטית (CRP / BSG)
- לא זה ולא זה ערך CRP עדיין הגדיל את BSG: 0 נקודות
- CRP או ESR עלו: נקודה אחת
אם מגיעים ל 6 נקודות, ר.א. מלפנים. דרישות: סינוביטיס אישרה לפחות במפרק אחד, הרחקת אבחנות אחרות המסבירות את הסינוביטיס, אין שחיקות טיפוסיות בצילום הרנטגן (אז ה- R.A. נחשב לאשר).
ערכי מעבדה
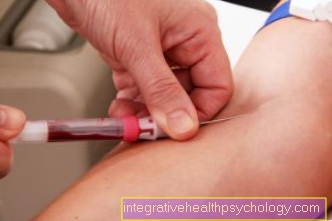
אבחנת מעבדה משמשת לביסוס אבחנה, אך גם לצורך הערכת מהלך / פעילות המחלה, התגובה לטיפול ויש לה ערך פרוגנוסטי. תמיד יש להעריך את ערכי המעבדה בשילוב עם ממצאים אחרים.
גורם ראומטואידי (RF) או נוגדנים נגד פפטידים מחזוריים ציטרוליים (נוגדנים CCP או ACPA: נוגדני חלבון אנטי ציטרולינציה) זמינים לאבחון.
הגורם הראומטי מתגלה בדם. זה מתפתח בשנים הראשונות של המחלה. זהו אימונוגלובולין הנוצר בממברנה הסינוביאלית של המפרקים החולים. גורם ראומטואידי הופך לחיובי אצל 75-80% מהחולים הסובלים מדלקת מפרקים שגרונית / דלקת מפרקים שגרונית ראשונית ככל שהמחלה מתקדמת. עם זאת, לעיתים ניתן להבחין בו גם במחלות אחרות ובזקנה.
נוגדני CCP / ACPA מתאימים יותר לאבחון מוקדם, מכיוון שניתן לאתרם בשלבים המוקדמים ביותר של המחלה. השילוב עם גורם שגרוני חיובי מעלה את הסבירות לדלקת מפרקים שגרונית לכמעט 100%.
הגורם שנקרא גורם שגרוני הוא כנראה אחד הנוגדנים האוטומטיים הידועים ביותר. למידע נוסף על נוגדנים אוטומטיים רבים אחרים ותמונות קליניות שלהם תחת המאמר שלהלן: נוגדנים אוטומטיים
נראה כי ל- ACPA יש חשיבות ניכרת לפרוגנוזה. אם טיטר ה- ACPA גבוה, הסיכון להתקדמות קשה של המחלות עולה.
ממצאים מעבדתיים אופייניים אחרים בדם של חולים בדלקת מפרקים שגרונית ראשונית הם רמות דלקת מוגברות, למשל CRP (C - חלבון תגובתי), ושיעור שקיעת אריתרוציטים מואץ (ESR). ערך הברזל כמו גם ההמוגלובין (Hb) ולוקוציטים (= תאי דם לבנים) הם לרוב נמוכים, ניתן להגדיל את ערך הנחושת, גלובולין גאמה וטרומבוציטים (= טסיות דם).
אבחון מעבדה משמש גם כדי לשלול מחלות אחרות.
רוגנטן
יש לבצע צילום רנטגן של המפרקים המושפעים מדי שנה בכדי לקבוע אבחנה ובמיוחד בשנים הראשונות כדי לעקוב אחר ההתקדמות.
השינויים הרדיולוגיים בתמונת הרנטגן הם היצרות חלל המפרק, פירוק בסמוך למפרק (אוסטאופורוזיס), שחיקת משטחי המפרק, הרס מאוחר יותר של משטחי המפרק וכן התפתחות / התפתחות נוקשה של המפרקים או נקעים במפרקים / חוסר התאמה במפרקים.
יש צילום רנטגן על הרנטגן בהתאם לחומרת השינויים במפרק ב -5 שלבים (סיווג על פי לארסן).
בדיקות אבחון אחרות שניתן לבצע לשאלות ספציפיות הן:
סונוגרפיה (אולטרסאונד) של המפרקים או הגידים, למשל להראות סחף מפרקי על מפרק הירך, להראות ציסטה של בייקר (ציסטה פופליטאלית) בשקע הברך או להראות קרעים בגידים באזור הכתפיים (קרע של שרוול הסיבוב) או גיד אכילס (קרע גיד אכילס).
מידע נוסף ניתן למצוא תחת הנושאים האחרים שלנו:
- סונוגרפיה
- ציסטה של בייקר
- שריקת סיבוב
- גיד אכילס קרוע
טומוגרפיה ממוחשבת או טומוגרפיה של תהודה מגנטית, למשל אם עמוד השדרה מושפע.
ניתוח סינוביאלי וממצאים של רקמות (היסטולוגיות): בדיקת מעבדה של הנוזל הסינוביאלי או הממברנה הסינוביאלית. עם זאת, הדבר מועיל רק להערכת פעילות הדלקת ולא לביצוע אבחנה.
שלבים של דלקת מפרקים שגרונית
דלקת מפרקים שגרונית היא אחת מחלה דלקתית כרוניתאשר נובעת מתגובה מוגזמת של הגוף לתאי הגוף עצמו. אפשר לומר שמערכת החיסון לא מכירה בתאים של הגוף ולכן נלחמת בהם. למחלה, הפוגעת בעיקר במפרקי הגוף, יש ארבעה שלבים שונים.
- שלב: זה בדרך כלל מגיע לאחד מעורבות סימטרית של המפרקים המטטרספלנגאליים של שתי הידיים, כמו גם א נפיחות משותפת. כמו כן, חולים עם דלקת מפרקים שגרונית בשלב 1 מתלוננים על אחד מהם קשיחות בוקרזה עדיין קיים יותר משלושים דקות אחרי שאתה מתעורר.
- שלב: יש התגברות עלייה ברקמות החיבור באזור המפרקים הנגועים ונהירה הולכת וגוברת של נוזל דלקתי במפרקים. זה מביא להגבלה הולכת וגוברת בניידות המפרקים בעת תנועה. זה יכול גם להפוך ל בליטה של קפסולת המפרק לבוא, שיכול גם לפגוע קשות ביכולת התנועה.
- שלב: זה כבר מגיע התייחסות שגויה במפרקי האצבע. האצבעות נמשכות לרוב לכיוון אולנה של האמה. התהליכים הדלקתיים הכרוניים מובילים גם הם בהדרגה הרס נדן הגידכתוצאה מכך, כבר לא ניתן להזיז את השרירים המניעים את האצבעות ללא התנגדות. מה שנקרא עיוותים של גדי האצבע (ראה סעיף קטן יד / ידיים ראומטיות).
- שלב: השלב האחרון של דלקת מפרקים שגרונית מתרחש כאשר המחלה מתקדמת. זה מראה עיוותים קשים ו הרס עצמות האצבע. יתר על כן, גם במחלה זו איברים אחרים המושפעים מהמחלה הראומטית לִהיוֹת. במקרים מסוימים עלול להיפגע הלב או הריאות ורקמת החיבור. בשל אפשרויות הטיפול הטובות ביותר הקיימות כיום, מעט מאוד חולי שיגרון עוברים כיום שלב זה, שכן ניתן לטפל במחלה הכרונית באמצעות תרופות בשלבים מוקדמים יותר.
בדיקה גופנית
בנוסף לאמור לעיל תסמינים כמו קשיחות בוקר, כאב מפרקיםהרופא מתקשה להתעייף במהלך הבדיקה הגופנית בבית החולים פוליארתריטיס כרונית (cP) שינויים או עיוותים קליניים אופייניים (סטייה הקשורה לשיגרון במפרקים).
הבדיקה כוללת בדרך כלל בחינה של:
- יד / ידיים
- כפות רגליים
- הברך
- ירך
- כָּתֵף
- מַרְפֵּק
- עַמוּד הַשִׁדרָה
- ערכי מעבדה
- רוגנטן
- בדיקות אבחון נוספות
דלקת מפרקים שגרונית במקומות שונים
דלקת מפרקים שגרונית של הידיים
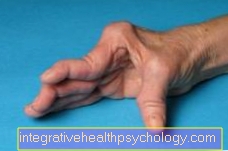
יש נפיחות במפרקים כואבת מפרקי שורש כף היד, מטקארפופלנגאלי וחציוני, בעיקר סימטרי משני צידי הגוף. המפרקים רגישים ללחץ, למשל כאשר לוחצים ידיים. זה יכול להגביל את התנועה של מפרקי כף היד והאצבעות קיימים, כך שהאגרוף כבר לא שלם. שרירי כף האצבע והאצבע הקטנה כמו גם שרירי כף היד יכולים להיות מופחתים וחלשים. נפיחות בגיד או קרעים מתרחשים. עם מחלה מתקדמת, עיוותים אופייניים בידיים מתרחשים:
- עקמת ידייםסוטה מ קרפאל בפרק כף היד כלפי חוץ (ulnar = ellenwards),
- תסמונת קפוט אולנה: בליטה והנעה יתר של המרפק בפרק כף היד
- עיוות של כפתור: כיפוף קבוע במפרק האצבע האמצעית ומתיחת יתר של מפרק האצבע הקצה
- עיוות גווני: יתר לחץ דם במפרק האצבע האמצעית וכפיפה קבועה במפרק האצבע הקצה
- עיוות של 90 ° / 90 ° של האגודל: כיפוף קבוע במפרק האגודל ומתיחת יתר של מפרק האגודל
דלקת מפרקים שגרונית בכפות הרגליים
יש נפיחות כואבת במפרקי הקרסול ובוהן, בדרך כלל סימטרית משני צידי הגוף. המפרקים רגישים ללחץ. נפיחות בגידים מתרחשת בצד המתיחה ומאחורי הקרסול הפנימי או החיצוני. עם מחלה מתקדמת, עיוותים אופייניים מתרחשים באזור של רגליים:
- hallux valgus: סטייה כלפי חוץ של הבוהן הגדולה
- Hallux rigidus: ארתרוזיס של המפרק המטטארוספלנגאלי של הבוהן הגדולה עם ניידות כואבת ואפשר למתוח יתר של מפרק הבוהן הגדולה
- הבוהן פטיש: כיפוף קבוע של מפרקי הבוהן
- splayfoot
- טחנת רוח קדמית: סטייה כלפי חוץ של כל בהונות עקב התקף ראומטי בגידים ורצועות כף הרגל
- רגל אבזם שטוחה: גם על ידי ריכוך רקמת החיבור באמצעות שיגרון
מידע נוסף ניתן למצוא תחת הנושאים האחרים שלנו:
- hallux valgus
- Hallux rigidus
- הבוהן פטיש
- splayfoot
דלקת מפרקים שגרונית בברך
לרוב יש נפיחות ברקמות רכות ו שפכים משותפים עם פטלה רוקדת (דרך העיכול בשפכים מפרק הברך האם ה Kneecap (patella) מורם, מה שמביא להתנגדות אלסטית כאשר מופעל לחץ על הברך), לפעמים גם אחד ציסטה של בייקר בשקע הברך. הניידות בכפיפה ובהארכה מוגבלת. אובדן שרירים של שריר הירך. הגדלת חוסר היציבות יכולה להוביל אם אוֹ רגל X לבוא. ההשלכות של זה הן בדרך כלל אחת Gonarthrosis (דלקת מפרקים ניוונית בברך). משמעות הדבר לעיתים קרובות א מפרק הברך המלאכותי להיות מושתל.
מידע נוסף ניתן למצוא תחת הנושאים האחרים שלנו:
- דלקת מפרקים ניוונית של הברך
- מפרק הברך המלאכותי
דלקת מפרקים שגרונית בירך
נפיחות בדרך כלל אינה נראית לעין ואינה מוחשית. יש רגישות בלחץ במפשעה או בחלק החיצוני של הירך ובגבעה הגדולה (דורונטר גדול יותר). ניתן להגביל את הניידות של המפרק. אם מגבלה זו מתרחשת בעיקר בשעות הבוקר, אחד מדבר עליה קשיחות בוקר.
ההשלכות של שיגרון ותיק הן בדרך כלל דלקת מפרקים ניוונית של מפרק ירך (Coxarthrosis).לעתים קרובות יש נדודים של האצטבולום בריכה (Protrusio actetabuli). אם המחלה קשה, יש להשתיל מפרק ירך מלאכותי.
מידע נוסף ניתן למצוא תחת הנושאים האחרים שלנו:
- ארתרוזיס ירך
- מפרק ירך מלאכותי
דלקת מפרקים שגרונית בכתף
יש נפיחות כואבת, ככל הנראה מורגשת מקדימה, מאחר שיש ז'קט שרירי חזק יחסית מאחור מפרק כתפיים סמוי. הניידות של המפרק מוגבלת. הגידים המקיפים את מפרק הכתף בדרך כלל כואבים בלחץ, כמו גם מפרק הקרסול.
דלקת מפרקים שגרונית במרפק
גם באזור של מַרְפֵּק אם יש נפיחות ותנועה כואבת של המפרק, בדרך כלל גירעון במתיחה.
דלקת מפרקים שגרונית בעמוד השדרה
כאב מלחץ מתרחש באזור תהליכי הספונס ובאזור הסמוך לתהליכים הסבוכים תִשׁרוֹרֶת מלפנים. הגבלת תנועת הראש והתא המטען. בהתאם למיקום הראש, עלולות להופיע תחושות לא תקינות בזרועות, ברגליים או בתא המטען. הפרעות חושיות ו חולשת שרירים גם הידיים והרגליים מופיעות סְחַרחוֹרֶת, בחילה, או אפילו קשיי בליעה או נשימה.
טיפול (הנחיות)
קיימות הנחיות מסוימות לטיפול בדלקת מפרקים שגרונית. לכולם יש טיפול בתלונות והתסמינים באמצעות מה שמכונה DMARD ("מחלה המשנה תרופה אנטי-ראומטית ") טיפול. #
טיפול DMARD הוא טיפול תרופתי אנטי דלקתי בתרופה אנטי דלקתית שאינה סטרואידית כמו איבופרופן או דיקלופנאק, וכן טיפול בתרופה אנטי דלקתית סטרואידית. זה כולל קורטיזון, שבדרך כלל מהווה חלק גדול מהטיפול בדלקת מפרקים שגרונית.
בשורה נקבע כי יש להתחיל מייד בטיפול בתרופה אנטי דלקתית ובקורטיזון בשילוב במידה ואושרה האבחנה של דלקת מפרקים שגרונית. הטיפול צריך להתבצע רק תחת פיקוח צמוד. המטרה צריכה להיות לרסן את פעילות המחלות במהירות האפשרית. יתכן שיהיה צורך להתאים את הטיפול התרופתי. יש להתחיל בתכשירים לקורטיזון במינון התחלתי נמוך יותר מאשר במינון ההתחלתי. אם הסימפטומים לא משתפרים במהירות, יש להגביר את התרופות במהירות.
הטיפול ב- DMARD כולל גם את התרופה methotrexate המשמשת גם היא ומסייעת להפחתת מערכת החיסון.
אם הטיפול ב- DMARD אינו משיג את ההצלחה הרצויה, יש להתחיל בטיפול משלים עם מה שנקרא ביולוגי.
אם הסימפטומים משתפרים עם הטיפול הפרטני או המשולב, יש לקחת בחשבון את הפחתת התרופות בהדרגה. עם זאת יתכן שיהיה צורך בתרופה בסיסית מסוימת להישאר על כנה כדי להצביע ככל האפשר על הישנות מהתסמינים.
בנוסף לתרופות אלו, התרופה האנטי דלקתית Enbrel® יכולה לעזור גם בהקלה על התסמינים
קרא עוד בנושא כאן טיפול בדלקת מפרקים שגרונית
ביולוגיה
מה שנקרא ביולוגיות משמשות לטיפול בדלקת מפרקים שגרונית מזה מספר שנים. מונח זה מכסה תרופות המיוצרות באמצעות ביוטכנולוגיה. בטיפול בדלקת מפרקים שגרונית, משתמשים בעיקר בנוגדנים המיוצרים באופן סינטטי, המנגדים את מערכת החיסון המוגזמת שמעוררת את הסימפטומים של דלקת מפרקים שגרונית.
אלה כוללים adalimumab, הידוע גם בשם המסחרי Humira.
ביולוגיות כביכול אלה, המשמשות גם למחלות אחרות, הן תרופות יקרות מאוד. מכיוון שהם לא היו מגיעים ליעדם אם הם נלקחים בצורה טבלית, הם ניתנים בצורה של מזרק. התרופות מוזרקות בדרך כלל לשריר בצורה של מזרק מחסן. המרענן נעשה כל כמה שבועות או חודשים. ככלל, התרופות נסבלות היטב.
קרא עוד בנושא בכתובת: ביולוגיה
מטותרקסאט
מטוטרקסט (MTX) הוא מתנגד לחומצה פולית ומעכב קולטן ספציפי. התרופה משמשת מצד אחד ב- טיפול בסרטן אבל גם ב- טיפול במחלות אוטואימוניות בשימוש. זה מבטיח שמערכת החיסון המופרזת מחוממת וכי כוחם של התקפי השיגרון מופחת או שאינו מתרחש יותר כלל.
Methotrexate משמש לטיפול בדלקת מפרקים שגרונית בשימוש כאשר איבופרופן או דיקלופנק או קורטיזון אינם מביאים לשיפור במידה הרצויה. ניתן לקחת MTX כטאבלט או להזריק. בזמן שלקיחת צריכה להיות על בדיקות דם רגילות שימו לב והגבו על ידי שינוי המינון או הפסקת methotrexate במקרה של חריגות.
ככלל, MTX נסבל היטב על ידי המטופל. עם זאת, יש כמה תופעות לוואי שיש לקחת בחשבון. אפשר לקרוא לזה רגישות מוגברת לזיהום, פיברוזיס ריאתית, בחילה ו לְהַקִיא, איבוד שיער, שינויים בספירת הדם, כליות-, ו נזק לשלפוחית השתן כמו דלקת בריריות. במקרים נדירים זה יכול להוביל גם להפרעה במערכת העצבים המרכזית. כאשר נוטלים מטוטרקסט, יש לשלול את ההריון לפני כן. התרופה נקבעת על ידי הראומטולוג.
נטורופתיה
בנוסף לטיפול רפואי קונבנציונאלי בדלקת מפרקים שגרונית, ישנן גם כמה גישות נטורופתיות שניתן לתת לפחות בנוסף לתרופות רפואיות קונבנציונאליות. גישות נטורופתיות שימשו יותר ויותר בשנים האחרונות. חומרים נטורופתיים צריך תמיד מַקְבִּיל אל ה רפואי קונבנציונאלי ניתנים. שילוב זה מבטיח כי השפעת הרפואה הקונבנציונאלית משתפרת יהיה, אבל גם את תופעות לוואי מהתרופות האלה מוּפחָת יכול להיות.
השימוש בהם מזמן בטיפול בשגרון הנלווה אליו הידרותרפיה. משמעות הדבר היא א טיפול באמבט כמו כן הטיפול הידוע בקניפ.
אפילו טיפולים עם ריפוי בוץ (פנגו) וקור וחם יציקות משמשים בהידרותרפיה. הם מבטיחים כי התקפי שיגרון מתרחשים לעתים קרובות פחות ומתרפאים מהר יותר לאחר התרחשותם. ה עָצמָה ההתלקחות הראומטית נמצאת גם תחת הטיפול ההידרואידי מוּפחָת.
הטיפול הנטורופתי כולל גם את תזונה נכונה. עליכם מעל לכל מעט בשר ושומן ו הרבה דגים לִכלוֹל. כל המוצרים העשירים בחומצה ארכידונית וחומצות שומן אומגה 3 מתאימים מאוד לתזונה העומדת נגד דלקת מפרקים שגרונית. צום מוזכר תמיד גם בכל מה שקשור להשפעות הדיאטה על התפתחות שיגרון. ייעוץ רפואי קודם חשוב. יש לשקול בזהירות את תחילת הצום.
למידע נוסף ראו: דיאטה לשיגרון
שיגרון מופשט
ה דלקת מפרקים שגרונית היא המחלה הראומטית הנפוצה ביותר עם דלקת כרונית בקרום הסינוביאלי, נדן הגיד ו אַמתָח. הקורס בדרך כלל מתקדם בהתפרצויות. החל מנפיחויות כואבות וחימום יתר, רגישות ותנועה מוגבלת של המפרקים דלקת מפרקים שגרונית / דלקת מפרקים שגרונית יכול להוביל להרס מוחלט של המפרקים והגידים.
האבחנה נעשית על סמך התסמינים וממצאי הבדיקה הגופנית. צריך לתמוך באבחון ערכי מעבדה כמו צילומי רנטגן של המפרקים המושפעים.
מצד אחד הטיפול הוא מרפא, ומצד שני קיימים פרוצדורות כירורגיות שונות. מטרת הטיפול היא להאט את התהליך הדלקתי, להקל על הכאב ובמידת האפשר לשמור על תפקוד המפרקים וחוזקם. משמשים גם פיזיותרפיה, ריפוי בעיסוק ומדדים גופניים.