השתלת כבד
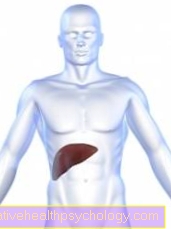
הכבד הוא אחד מרבים מהאיברים החיוניים בבני אדם. בנוסף לתפקודים מטבוליים חשובים רבים, המשימות שלהם כוללות גם ניקוי רעלים מהגוף.
אם המטופל חולה סופנית, השתלת כבד בריאה היא לרוב הדרך היחידה להציל את חיי המטופל.
בהשתלת כבד מוסרים את הכבד החולה ומשתמשים בכבד בריא מתורם איברים שנפטר או מחלקי כבד מתורם איברים. המטרה של השתלת כבד היא שהכבד שהוחדר לאחרונה יוכל להשתלט על כל התפקודים.
בגרמניה נערכים מדי שנה כ- 900 השתלות כבד.

מהן הדרישות להשתלת כבד?
ישנן דרישות שיש לעמוד בהן כדי להיות זכאים להשתלת כבד.
ראשית, הכבד חייב להיות כל כך חולה עד שהכבד לא יכול לסגת.
מחלת הכבד יכולה להיות מולדת או נרכשת.
מחלת כבד חייבת לדרוש השתלת כבד.
אם כבר השתלת כבד התרחשה בעבר, חייב להיות כשל בהשתלה כרונית לטווח הארוך על מנת להיות שוב ברשימת ההמתנה להשתלה.
מחלות הכבד ההופכות השתלת כבד נחוצות הן לרוב מחלות כבד מתקדמות אשר
- לגרום לשחמת הכבד (שחמת המרה הראשונית, כולנגיטיס ראשית בטרשת עורקים, מחלת כבד רעילה באלכוהול, דלקת כבד נגיפית פעילה כרונית וכו ')
- גידולים ממאירים בכבד,
- מומים מולדים בכבד (אטרקציה בדרכי צינור המרה החוץ-אפקטיבית),
- הפרעות מטבוליות (מחלת וילסון)
- או אי ספיקת כבד חריפה כתוצאה מדלקת כבד נגיפית, הרעלה או תרופות (למשל הרעלת אקמול).
איך אתה עולה לרשימת ההמתנה?
על מנת להציב ברשימת ההמתנה להשתלת כבד, יש לעמוד בדרישות לעיל.
האדם הפגוע צריך לסבול ממחלה שאינה הפיכה של הכבד, מה שהופך את השתלת הכבד לצורך.
ההפטולוג המטפל מקבל את ההחלטה להתווסף לרשימת ההמתנה. הפטולוג הוא מומחה ברפואה פנימית, ליתר דיוק בגסטרואנטרולוגיה, המתמחה בכבד ובדרכי המרה.
הפטולוג דן בדרך כלל בהשתלת הכבד עם מנתח הכבד המבצע והמטופל.
המשמעות היא שמומחה ממרכז השתלות דואג להכניס את האדם לרשימת ההמתנה.
ניתן למצוא מרכזי השתלות בבתי חולים שונים ברחבי גרמניה והם מתמחים בהשתלות איברים שונים.
הרופא נותן את הנתונים המטופלים הדרושים לסוכנות Eurotransplant (ET).
Eurotransplant מעריך את הנתונים ומחליט אם השתלה נחשבת נחוצה.
הערכת ההשתלה מבוססת על מספר קריטריונים שונים החלים באופן שווה בכל אירופה.
מה עולה השתלת כבד?
עלות השתלת כבד משולמת על ידי חברת ביטוח הבריאות של המקבל.
זה כולל את עלויות ההליך הכירורגי כמו גם לפני הטיפול ואחריו.
עלות השתלה יכולה להיות עד 200,000 יורו.
אינדיקציה - גורמים שעשויים לגרום להשתלת כבד לצורך
הסיבה השכיחה ביותר להשתלת כבד בגרמניה היא מחלה כרונית קודמת של הכבד, שחמת הכבד. זה מופעל בעיקר על ידי:
- שימוש באלכוהול
- דלקת כבד נגיפית כרונית
- דלקת כבד אוטואימונית
- שחמת המרה הראשונית
- כולנגיטיס סקלרוזינג ראשוני (דלקת בדרכי המרה)
- מחלות מטבוליות
- סרטן הכבד
- מסיים כשל בכבד לְמָשָׁל לאחר הרעלה
יתכן שגם ילדים צריכים השתלת כבד קיימים למשל בְּ:
- חסימת מולד מולדת (הגורם השכיח ביותר בקרב ילדים)
- פיברוזיס כבד מולד (הצטלקות רקמת הכבד)
- מחלות מטבוליות תורשתיות
התוויות נגד - גורמים המדברים נגד השתלה
- הרעלת דם
- מחלות לב-ריאתיות קשות
- צריכת אלכוהול מתמשכת (אם חולה זקוק לכבד חדש עקב שימוש לרעה באלכוהול, עליו להיות יבש תחילה לפחות 6 חודשים לפני שניתן יהיה לשקול אותו לניתוח)
- גידולים באיברים אחרים
האם ניתן לבצע השתלת כבד במקרה של גרורות?
ישנם גידולים הגורמים גרורות בכבד.
סרטן המעי הגס, למשל, לעתים קרובות יותר מוביל להתפתחות של גידולי בת בלתי ניתנים לניתוח בכבד.
עם זאת, השתלת כבד מגיעה עם סיכונים.
זהו ניתוח עיקרי הכולל דיכוי מערכת החיסון (דיכוי חיסוני) למניעת דחיית האיבר.
האם יש הגיון בהשתלת כבד במקרה של גרורות יש לדון באופן פרטני עם הרופא המטפל.
קרא מתי והיכן עדיין משתמשים בתרופות נגד חיסון ואילו תופעות לוואי יש להם: מדכאי חיסון - תחומי שימוש ותופעות לוואי
האם יש מגבלת גיל להשתלת כבד?
אין הגבלת גיל להשתלת כבד.
משמעות הדבר היא שאנשים מבוגרים וילדים זכאים גם להשתלת כבד.
עם זאת, אותם תנאים חלים על אנשים מבוגרים כמו על מטופלים צעירים יותר.
עם זאת, חוק ההשתלות הגרמני קובע כי יש לקחת בחשבון את סיכויי ההצלחה לצורך הכללה ברשימת ההמתנה.
בין היתר משמעות הדבר היא הישרדותו של מקבל האיבר, תפקודי כבד לטווח הארוך ושינוי / שיפור באיכות החיים.
ההישרדות מושפעת מהשלבים הנלווים.
אם יש אי ספיקת לב בולטת, הדבר יכול להשפיע לרעה על תוחלת החיים.
אנשים מבוגרים נוטים יחסית לסבול ממחלות קומברטיות בהשוואה לחולים צעירים יותר.
האם אתה יכול לעבור השתלת כבד על תינוק?
ישנם תינוקות שנולדו עם מום מולד של הכבד ודרכי המרה.
אתה יכול לעבור השתלת כבד על תינוקות.
ישנה אפשרות לתרומה חיה ותרומה חיצונית.
בתרומה חיה מוחדרת לתינוק החולה חתיכת רקמת כבד מקרוב משפחה.
במקרה של תרומה חיצונית, הילד מושתל בכבד תורם מאדם שנפטר.
לתרומת כבד, קבוצת הדם והמצבים האנטומיים חייבים להתאים.
בימינו, סיכויי ההצלחה של ילודים ותינוקות להשתלת כבד הם טובים.
ישנם מרכזי השתלות ילדים המסוגלים להשתיל איברים נחוצים ליילוד הקטן ביותר.
תהליך
אם האינדיקציה ל השתלת איברים המטופל ממוקם ברשימת המתנה לאיבר תורם. זמן ההמתנה יכול להשתנות באופן נרחב, לעיתים קרובות לוקח חודשים עד שנים עד שאיבר תורם מתאים זמין.
לאחר שנמצא איבר תורם, חשוב לבצע את הניתוח הַשׁתָלָה מתרחש במהירות האפשרית, מכיוון שהפונקציונליות של האיבר שהוסר הורדת במהירות. יש להשתיל את הכבד בנמען תוך 16-24 שעות מרגע ההוצאתו מהתורם.
בחירת התורמים
בגרמניה מותרת תרומת איברים רק לאחר מוות מוחי מתועד והסכמת התורם (למשל על ידי א כרטיס תורם איברים) מותר (חוק ההשתלה 1997). באירופה מטה יורו-השתלות בהולנד מטפל במשימת ההשתלה. איברי התורם מופצים לחולים בהתאם לדחיפות, הגורם המכריע כאן הוא עד כמה גבוהה הפונקציונליות שנותרה של הכבד החולה. בהתאם לכך, חולים עם אי ספיקת כבד מלאת טיפול או טיפול אינטנסיבי מקבלים את הדחיפות הגבוהה ביותר.
המבצע
בניגוד למשל. השתלות כליה או לבלב, השתלות כבד הן מה שנקרא השתלה אורתוטופיתמה שאומר שהאיבר החדש יושם במקום האיבר החולה הישן.
ראשית, מתבצע חתך בטן גדול ובכך פותח את חלל הבטן עבור המנתח. הדבר הראשון שצריך לעשות הוא להסיר את הכבד הישן. לשם כך, הכבד מנותק בזהירות מהרקמה הסובבת ונחשפים כלי האספקה והניקוז. בשלב הבא, צינור המרה נחתך קרוב ככל האפשר לכבד.
בשלב הבא, כלי הדם בכבד מנותקים. הכבד מסופק היטב עם דם ומקבל את הדם שלו דרך וריד הפורטל (כלי דם גדול השואב את כל הדם מאיברי העיכול לכבד). הדם מועבר דרך הכבד ומשאיר אותו שוב דרך וריד נבוב תחתוןהנושא את הדם ללב. לכבד יש גם אספקת דם משלו דרך עורק הכבד. יש לכרות את שלושת הכלים הללו (וריד פורטל, נווה קאווה נחותה ועורק הכבד) על מנת להסיר את הכבד הישן ולהימנע מאיבוד דם.
אם 3 כלי הדם מהודקים, הכבד מופרד מזרם הדם וניתן להסיר אותו. לשם כך, המנתח חותך את הכלים המהודקים ברמה של הכבד. הכבד חשוף כעת וניתן להסירו מהגוף.
ואז מתחיל איבר התורם להחליף את הכבד הישן. למטרה זו, כבד התורם מחובר לכלי הדם של המטופל (וריד פורטל, ונא קווה ועורק הכבד). ראשית, הוונה קאווה של הכבד החדש מחוברת לוואנה הוואנה המהודקת של המטופל, ואז גם לווריד הפורטל ולעורק הכבד.
אם כל הכלים מותאמים זה לזה היטב, ניתן לשחרר את הכלים שהודבקו בעבר כך שהכבד יסופק שוב עם הדם. כעת, כאשר הדם זורם שוב בכבד, חשוב לשים לב האם יש דימום קטן בכל מקום, במיוחד בכלי החדשים המחוברים.
כאשר כל הדימום נפסק, הדבר האחרון שקשור הוא צינור המרה של איבר התורם לזה של המקבל.
בתום הניתוח, לפני שהבטן נסגרת שוב, מוצבים ניקוז באזור הניתוח החדש קשרים של כלי הדם בשימוש. אלה משמשים לניקוז דם, מוגלה או הפרשת פצעים מחלל הבטן למיכל מחוץ לגוף על מנת לקדם ריפוי פצעים.
משך הפעולה
בהשתלת כבד נפתחת הבטן, מוסרים את הכבד החולה ומושתלים את הכבד החדש.
הפעולה אורכת בין ארבע לשמונה שעות.
משך הפעולה יכול להשתנות, מכיוון שנסיבות וסיבוכים מסוימים יכולים לסבך או להאריך את הניתוח.
עם שחמת הכבד, יתר לחץ דם פורטלי והפרעות קרישה יכולים להאריך את ההליך.
אם יש אי הבנה בגודל צינורות המרה המושתלים בין התורם למקבל, יתכן שיהיה צורך בטכניקות כירורגיות שנמשכות זמן רב יותר.
עם ניתוח שנמשך ארבע עד 8 שעות, השתלת כבד אורכת בממוצע זמן רב יותר מאשר השתלת לב או כליות.
תַחֲזִית
לאחר ניתוח מוצלח, יש לראות האם הגוף מקבל את איבר התורם או מכיר בו כזר ואז דוחה אותו. משך השהייה הממוצע במתקנים חריפים לאחר השתלת כבד הוא בערך חודש. כדי למנוע דחיית הכבד שהושתל לאחרונה, טיפול חיסוני (מדכאי חיסון) הכרחי, מה שאומר שאתה יכול לתרופה לגוף עצמו מערכת חיסונית מודחק כדי לתת לגוף זמן להתרגל לכבד החדש. אפילו לאחר השתלה מוצלחת, יש צורך בטיפול חיסוני לכל החיים.
זמני ההישרדות לאחר השתלות כבד גדלים בהתמדה. בתחילת שנות השמונים, כ -70% ממקבלי השתלת הכבד עדיין היו בחיים, כיום זה מעל 90%. ואפילו לאחר 5 שנים, שיעור ההישרדות הוא עדיין סביב 75%, אך הדבר תלוי בכבדות במחלות אחרות של המטופל בנוסף למחלות הכבד ושיתוף הפעולה והעמידה בתכנית הטיפול הקפדנית.
כמה זמן לוקח כל הריפוי?
המטופל מבלה את הימים הראשונים לאחר ההליך ביחידה לטיפול נמרץ.
לעיתים קרובות המטופל יכול לקום לאחר 3 עד 5 ימים.
גיוס מוקדם הוא טוב עבור האדם הנוגע בדבר.
לאחר התבוננות ביחידה לטיפול נמרץ המטופל נשאר במחלקה הרגילה למשך שבוע עד שבועיים.
זה בדרך כלל אחרי שהייה במרפאה שיקומית.
מדכאי חיסון נלקחים כך שמערכת החיסון לא תוקפת את האיבר החדש.
הכבד ייבדק מקרוב בשבועות ובחודשים הראשונים שלאחר ההליך.
אחרי הכל, הכבד החדש צריך להתחיל במשימותיו ובתפקודיו בחודשים הראשונים לאחר ההשתלה.
תהליך הריפוי כולו אורך מספר חודשים ותלוי במצבו של המטופל ובמחלות נלוות אליו.
מהי תוחלת החיים עם השתלת כבד?
תוחלת החיים הולכת ומשתפרת עבור מקבלי השתלות כבד.
לרוב האנשים הזקוקים להשתלת כבד היו היסטוריה ארוכה של מחלה בזמן ההשתלה.
מרבית הנפגעים סובלים מאי ספיקת כבד קשה לפני ההשתלה ולכן הם תלויים בביקורים תכופים אצל הרופא והשהות בבית החולים.
השתלת כבד פירושה נקיטת אמצעי זהירות מסוימים והמשך טיפול רפואי.
תוחלת החיים טובה יותר באופן משמעותי כאשר המטופלים מקבלים את הכבד החדש כמו שלהם.
הטכנולוגיה והמחקר באימונותרפיה משתפרים כל הזמן.
המשמעות היא שתוחלת החיים הולכת ומשתפרת.
כיום, שיעור ההישרדות לשנה של השתלות כבד גדול מ- 90%, שיעור ההישרדות למשך 5 שנים גדול מ- 80% ושיעור ההישרדות למשך 10 שנים גדול מ- 70%.
משמעות הדבר היא כי השתלת כבד בדרך כלל קשורה לתוחלת חיים טובה מאוד.
שיעורי ההישרדות תלויים בכל זאת חזק במחלה הבסיסית ובמצבו הכללי של המטופל.
מחלות מקבילות ומשניות יכולות להשפיע לרעה על תוחלת החיים.
איכות חיים לאחר השתלת כבד
רוב החולים שעוברים את הניתוח והחודשים שלאחריה תגובה לדחייה או זיהומים בלתי נשלטים, השג שיקום מלא.
מחקרים הראו כי כ- 85% מהניצולים להשתלת כבד ניתנים לשילוב חוזר לעבודה יומיומית. בנוסף, כבר תועדו מקרים רבים בהם נשים נכנסו להיריון לאחר השתלת כבד מוצלחת וילדו ילד בריא בזמן.