סרטן השד
מילים נרדפות במובן הרחב יותר
- סרטן השד
- אמא Ca
- אמא Ductal פולשנית Ca
- אמא פולשנית לובולרית Ca
- שד דלקתי ca
אנגלית: סרטן השד
הגדרה של סרטן השד
סרטן השד (סרטן השד) הוא גידול ממאיר (גידול ממאיר) של השד הנשי או הגברי.
הסרטן יכול להתחיל בין צינורות הבלוטות (דרכי חלב = קרצינומה של צינורית) או מרקמת האונות הבלוטות (קרצינומה לובולרית).

התרחשות באוכלוסייה
סרטן השד (Mamma-Ca) הוא המחלה הגידול הממאיר הנפוצה ביותר בקרב נשים.
מדי שנה מפתחים כ- 50,000 נשים סרטן שד במדינות מתועשות. במילים אחרות, משמעות הדבר היא שכמעט כל אישה 8 עד 10 במדינות מתועשות תפתח גידול כזה בחייה.
הזמן של הישנות סרטן השד הוא בדרך כלל סביב גיל 40. נקודת זמן נוספת בה נשים מפתחות יותר ויותר סרטן שד היא לאחר גיל המעבר (אקלימי). עם זאת, נשים צעירות בשנות ה -20 לחייהן יכולות גם הן לפתח סרטן שד.
בסביבות גיל 40 סרטן השד הוא גורם המוות המוביל בקרב נשים במדינות מתועשות.
אם בודקים את מספר המקרים החדשים של סרטן השד במהלך מספר שנים, מגיעים למסקנה ששיעור הנשים המפתחות סרטן שד בכל שנה עולה משנה לשנה (גידול בשכיחות סרטן השד).
עם זאת, במדינות המתפתחות זה שונה מאוד. שם נדיר כי סרטן השד.
המחשה סרטן שד
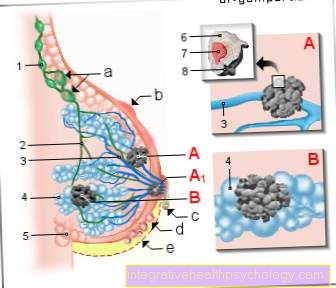
סרטן השד - סרטן השד
(גידול ממאיר של בלוטת החלב)
- בלוטות לימפה אקסילריות -
צירים של נודי לימפוידי - כלי הלימפה -
Vasa lymphatica - צינור חלב -
צינור חלב - לובולה של בלוטת החלב -
ממלטות לובולי לובולי - רקמת שומן -
Corpus adiposum mammae - תא סרטן -
תא עם חומר גנטי שונה
(תא מוטציה) - גוף גרעיני -
גַרעִין - דופן תא
תסמיני סרטן השד:
א - בלוטות לימפה מוגדלות
b - גוש בחזה
ג - נזילת נוזלים
מהפטמה
ד - גומות עור בחזה
e - שינוי צבע,
גודל, צורת החזה
קרצינומה דלקתית
(80%) - סרטן דרכי החלב, התפתח
הממוקם בתאים של צינורות החלב
A1 - קרצינומה של פאג'ט -
קרצינומה דלקתית מתפתחת
במיוחד ברקמת הפטמה
B - קרצינומה לובולארית
(15%) - סרטן lobular,
מתעוררת בלוביות בלוטת החלב
תוכל למצוא סקירה כללית של כל תמונות Dr-Gumpert ב: איורים רפואיים
סרטן השד של הפטמה
סרטן השד של הפטמה נקרא גם מחלת פאג'ט. סרטן זה יכול לגדול באופן מקומי או פולשני. בניגוד לסרטן השד הקלאסי, מחלת פאג'ט מציגה כמה תסמינים אופייניים. טיפוס גירוד, צריבה ושיער עור רעוע בפטמה הם טיפוסיים. יתכנו גם נסיגות בפטמה או נתיחה עקובה מדם מהפטמה.
בעבודת האבחון מוסרים חתיכת רקמה קטנה בעזרת אגרוף ונבדקים על ידי הפתולוג. כמו כן מבוצעות ממוגרפיה וסונוגרפיה. סרטן השד בפטמה דומה לגידולי עור שונים או לשינויי עור שפירים שיכולים להופיע גם באזור זה. במידת האפשר הטיפול מתבצע בניתוח, ואחריו טיפול מערכתי.
קרא עוד בנושא: מחלת פאג'ט
סיבות וגורמי סיכון
הסיבה המדויקת להתפתחות סרטן השד עדיין לא ידועה. עם זאת בכ -5% מכלל חולי סרטן השד נמצא קשר בין סרטן השד לשינוי בגן (מוטוזציה גנטית שעברה בירושה ברצף).
מידע נוסף על הסיבות ב: הגורמים לסרטן השד
השינוי (מוטציה) אצל אלה שנפגעו הוא בגן BRCA-1 (חזה בערךגן ncer 1 = גן סרטן השד 1) בכרומוזומים 17 או בגן BRAC - 2 (חזה בערךגן ncer 2 = סרטן שד - גן 2) על כרומוזומים 13. אם חולה יורש שינוי כזה בגן, יש לו סיכון מוגבר לפתח סרטן שד.
אם יש לך עניין נוסף בנושא זה, קרא את המאמר הבא שלנו בהמשך: מוטציה BRCA
גורמי סיכון נוספים שיכולים לקדם את התפתחות סרטן השד הם
- הופעה מוקדמת של המחזור החודשי (הווסת)
- כמו גם התחלה מאוחרת של גיל המעבר (גיל המעבר)
- אין ילדים (בטלה)
- נשים שילדו את ילדן הראשון לאחר גיל 30 (פרימפריה המנוחה)
שאל גורמי סיכון אחרים
- עודף משקל (השמנת יתר)
- סרטן השחלות (סרטן השחלות)
- סרטן הרחם (סרטן רירית הרחם)
- סרטן המעי הגס והחלחולת (סרטן המעי הגס / סרטן המעי הגס)
כמה שינויים שפירים ברקמת השד (רקמת חיבור ו / או בלוטתית) (מסטופתיה בדרגה 2 ו -3) יכולים גם הם להיות סיכון מוגבר לסרטן השד. עישון מעלה גם את הסיכון להתפתחות סרטן השד.
מהם גורמי סיכון?
כשמדובר בגורמי סיכון, האדם מבדיל בין גורמי סיכון הורמונליים, תורשתיים ואחרים. כשמדובר בגורמי סיכון הורמונליים, ככל שהתקופה ההורמונאלית הפעילה ארוכה יותר, כך הסיכון גבוה יותר. המשמעות היא שנשים עם הופעה מוקדמת של דימום וסת והופעה מאוחרת של גיל המעבר נמצאות בסיכון מוגבר. כך גם אצל נשים ללא הריונות מעטים או מעטים, כמו גם כאשר לוקחים אמצעי מניעה הורמונליים ב -5 השנים האחרונות או תכשירים הורמונליים לאחר גיל המעבר.
אחד מגורמי הסיכון התורשתיים לסרטן השד הוא המוטציה בגן BRCA, גן סרטן השד. עם זאת, קיימות מספר מוטציות אחרות שנמצאות בין גורמי הסיכון להתפתחות סרטן השד. בנוסף לשתי קבוצות גדולות אלה של גורמי סיכון, ישנם גורמים נוספים המסוכמים תחת גורמי סיכון אחרים.
אלה כוללים, למשל, זקנה, צפיפות גבוהה של רקמת שד, פעילות גופנית נמוכה, חוסר שינה, עישון או סוכרת מסוג 2. היסטוריה של סרטן שד חיובי היא גם אחד מגורמי הסיכון לסרטן השד. היסטוריה רפואית חיובית פירושה סרטן שד קיים בצד זה או בנגע אחר שטרם התדרדר.
קרא עוד על כך באתר האינטרנט שלנו סיכון לסרטן השד.
מהו הגן לסרטן השד?
הגן לסרטן השד הוא מוטציה, כלומר שינוי באיפור הגנטי, בגנים BRCA. ישנם גנים רבים אחרים הקשורים לסיכון גבוה יותר לסרטן שד, אולם הגן BRCA הוא הנחקר ביותר. המוטציה עוברת בירושה כתכונה דומיננטית אוטוזומלית. משמעות הדבר היא שאם הורה אחד הנו נושא המוטציה, לילדים יש סיכון של 50 אחוז לרשת מוטציה זו ולכן יש סיכון מוגבר לסרטן.
לאנשים הנושאים מוטציה בגן זה יש סיכון של כ- 60-75 אחוז לכל החיים לפתח סרטן שד, ובהתאם למוטציה המדויקת, סיכון של 10-60 אחוז לכל החיים של סרטן השחלות. אופייני לגן סרטן השד הוא הגיל המוקדם של הופעתו וגידולי זמן מתרחשים בתדירות גבוהה יותר מאשר באוכלוסייה הרגילה. אם יש חשד למוטציה בגן BRCA במשפחה, ניתן לבצע בדיקות גנטיות. ראשית, אדם שכבר חולה נבדק, ואם התוצאה חיובית, ניתן להציע למשפחה הישירה בדיקות גנטיות. הגן לסרטן השד נמצא גם ברבע מכל הגברים הסובלים מסרטן השד. מכיוון שהסיכון לסרטן מוגבר כל כך, כל האנשים בסיכון נכללים בתוכנית גילוי מוקדם מוגברת על מנת לגלות ממצאים כלשהם בגידול מוקדם ככל האפשר.
מידע נוסף בנושא ניתן למצוא בכתובת: האם סרטן השד הוא תורשתי?
גיל
גיל הוא גורם סיכון לסרטן השד.
הסיכון להתפתחות סרטן השד עולה עם הגיל, ונשים צעירות יותר נדירות נפגעות. מרבית הנשים מפתחות סרטן שד רק מגיל 40 ובעיקר מגיל 50. רוב המחלות מופיעות לאחר גיל המעבר.
הגיל הממוצע להופעת סרטן השד הוא 64 שנים.
כל שאר סוגי הסרטן מופיעים בממוצע רק בגיל מבוגר. הסיכון לפתח סרטן שד מוגבר עוד יותר אם התרחש התפרצות גידול מאוחרת בגיל ההתבגרות או אם גיל המעבר (אקומי עם גיל המעבר לאחר מכן) מתרחש באיחור.
סטטיסטית, נשים שגילם מעל גיל 30 כאשר ילדן הראשון נולד, גם הן בסיכון גבוה יותר לפתח סרטן שד.
סרטן השד מעישון
עישון הוא גורם סיכון עיקרי לסרטן השד. מחקרים הראו כי נשים המעשנות סובלות משיעור סרטן השד בשיעור של 17%. אצל נשים חזקות שיעור זה אף עולה ב 21%. מעניין גם שנשים שעישנו יותר מחמש שנים לפני ההיריון הראשון שלהן נמצאות בסיכון מיוחד. זה קשור לעובדה שהשד אינו מתמיין במלואו עד לאחר ההיריון הראשון ופגיע מאוד להשפעות מזיקות לפני כן.
סרטן השד מאלכוהול
צריכת אלכוהול מהווה גורם סיכון לסרטן שד או סרטן אחר, אלכוהול הוא ככל הנראה השפעתו המזיקית ביותר אם הוא נצרך מדי יום. ואז מספיקים אפילו כמויות קטנות של אלכוהול (5-15 גרם) בכדי להשפיע על רקמת בלוטת החלב. מכאן שהימנעות מאלכוהול יעילה בהרבה מאשר פשוט הפחתת המינון.
סרטן השד והגלולה - האם יש קשר?
נטילת הגלולה יכולה להעלות את הסיכון לסרטן השד. זה נובע מההורמונים הכלולים בגלולה. במחקר שנערך לאחרונה הוכח כי ניתן להעלות את הסיכון לסרטן השד בעד עשרים אחוז אם אתה נוטל את הגלולה או אם נטלת אותה לפני חמש שנים. הסיכון עולה ככל שלוקחים את הגלולה זמן רב יותר. במונחים מוחלטים משמעות הדבר היא 13 נשים נוספות מתוך 100,000 הסובלות מסרטן שד, שניתן להמיר אותן ל 0.013%. תמיד יש לשקול את הסיכון המוגבר לסרטן השד מול היתרונות שהגלולה מביאה עימו.
ויטמין D וסרטן שד - מה הקשר?
מחקרים הראו שרמות ויטמין D נמוכות קשורות לתמותה גבוהה יותר מסרטן השד מכל הסיבות. עם זאת, לא ברור אם סרטן מתקדם מוביל לרמה נמוכה של ויטמין D, כלומר אם זה התוצאה של הסרטן או הגורם למהלך החמור יותר. אולם עד כה לא מומלץ ליטול תוספי ויטמין D כסכום חד פעמי, מכיוון שעדיין לא נבדקו כראוי השפעות התכשירים על מהלך המחלות.
הופעת מחלות
סרטן השד מתפתח משלבים מקדימים לאורך מספר שנים. בתחילה תאים נורמליים (תאים מובחנים) משתנים עם הזמן, הם מבדילים, כביכול (תאים לא מובחנים). לאחר מכן בדרך כלל כבר לא ניתן לשלוט בהם על ידי מנגנוני הוויסות של הגוף, אלא להמשיך לצמוח ולהשתנות באופן עצמאי. בסופו של דבר, תאי הסרטן מאבדים את תפקודם המקורי.
השלב המקדים (טרום סרטן המחלה) של סרטן השד של דרכי ההפרשה (קרצינומה של חזה דרכי פולשני) הוא מה שמכונה קרצינומה שטחית של דרכי החלב (קרצינומה של צינור הדם באתרם = DCIS). זה מהווה 90% מכל מבשרי סרטן השד. בקרצינומה במשטח זה התאים כבר משתנים, אך אינם צומחים למעמקי הרקמה באופן הרסני. כפי שהשם מרמז, על כן קרצינומות לפני השטח צומחות באופן שטחי. הם חוצים קו מסוים (קרום המרתף) שאינו מפריד בין התאים השטחיים לרקמה הסובבת. תאי הסרטן של קרצינומה לפני השטח אינם מתיישבים (גרורות) באיברים אחרים. כ- 20% מסרטני השטח הללו של צינורות החלב מופיעים משני הצדדים ובכמה מקומות (מרובים).
אם קרצינומה במשטח כזה גדלה (מתפשטת) מהר יותר מכפי שיכולים להיווצר כלי שיכולים לספק לקרצינומה לפני השטח חומרים מזינים, חלקים מסוימים מהגידול יכולים למות (נמק). החלקים המתים הללו יכולים להסתדר במהלך ההמשך. ניתן לאתר הסתיידויות אלה ברקמת סרטן השד בעזרת ממוגרפיה.
סרטן שד הרסני (הרסני, פולשני) החודר (מסתנן) לרקמות הסובבות יכול להתפתח מסרטני פנים אלה של צינורות החלב, כלומר השלב המקדים של סרטן השד של דרכי החלב. זה קורה בדרך כלל בפחות מעשר שנים.
השלב המקדים של סרטן השד של האונות (קרצינומה שדונית פולשנית) הוא גם קרצינומה לפני השטח (קרצינומה לובולרית באתרם = LCIS). זה לא מתפשט בצינורות אלא ברקמת האונות (lobules). רקמה מתה שכיחה פחות מאשר עם קרצינומה פנימית של צינורות החלב, ולכן הסתיידות נפוצה פחות. כ- 30% ממנו מופיעים משני הצדדים וכ- 60% ממנו נמצאים (מקומיים) בכמה מקומות (רב-מרכזיים). לאחר כ- 25 שנה, שלב מקדים זה יתפתח לסרטן שד של האונות.
אנא קרא גם את העמודים שלנו שלבי סרטן השד ו סרטן השד.
סרטן השד של צינורות החלב הוא הסוג השכיח ביותר של סרטן השד, ואחריו סרטן השד של האונה. צורה נדירה נוספת של סרטן השד היא קרצינומה רירית, המכונה גם מחלת גליה, שיכולה לייצר ריר סמיך. קרצינומה מדולרית וקרצינומה פפילית מייצגות גם צורות נדירות אחרות של סרטן השד, צורות נדירות אחרות הן קרצינומה צינורית, קרצינומה אדנואדית-ציסטית וקרצינומה של קומדו. האחרון הוא גידול ממאיר עם תאים מתים (נמק) באמצע.
מה שמכונה סרטן שד דלקתי (סרטן שד דלקתי) לובש צורה מיוחדת. זה מהווה 1-4% מכל סרטן השד. השם בא מהעובדה שהשד נראה כאילו יש דלקת. הקולוניזציה של תאי סרטן במערכת הלימפה (לימפנגיוזיס קרצינומטוזה) של העור מביאה לחימום יתר ולאדמומיות (אריתמה) של השד. השד נפוח גם כן. לעור יש נטועים (עור כתום). במקרה של שד בעל מראה מסוג זה, תמיד צריך להבהיר האם מדובר בדלקת או בסרטן השד.
אנא קרא גם את המאמר שלנו בנושא זה נפיחות בחזה.
קרצינומה של פאג'ט (מחלת Paget של השד) היא סוג מיוחד של סרטן השד. בסוג זה של סרטן השד הגוש מתחבר לפטמה (פטמה). הפטמה אדומה, קשקשת ומגרדת
אילו סוגים של סרטן השד יש?
ישנם מספר סיווגים המבנים את הסוגים השונים של סרטן השד. לדוגמה, אתה יכול להסתכל על ההיסטולוגיה, כלומר הרכב הרקמות, של סרטן. כאן מבדילים בין קרצינומה במקום קרצינומה פולשנית. קרצינומה במקום-גידול היא גידול שאינו פולשני גדל שטרם חצה את גבולות התא. בקבוצה זו, ההיסטולוגיה ממשיכה להבדיל בין צינוריות לקרצינומה lobular במקום. במקרה של קרצינומות פולשניות, הקרצינומות הנפוצות ביותר הן "מסוג לא מיוחד" (NST), שלא ניתן להקצותן לסוג מסוים.
צורות מיוחדות של סרטן השד הם סרטן שד דלקתי (סרטן שד דלקתי) ומחלת פאג'ט, גידול דלקתי בפטמה. לאחר מכן תוכלו לסווג את הסוגים השונים של סרטן השד בהתאם למצב הקולט שלהם, הרלוונטי להחלטת הטיפול. הידוע ביותר הוא סרטן שד שלילי שלילי, שאין לו קולטנים לנוגדנים או הורמונים. כל קבוצות הכוכבים של הקולטנים מחולקים לקבוצות שונות ויחד עם גודל הגידול והבדילתו, הטיפול נגזר מכך.
למידע נוסף על הנושא: אילו סוגים של סרטן השד יש?
מהם הסימנים לסרטן השד?
סרטן השד קשור לרוב לסימפטומים רק בשלב מתקדם. הצורה המוקדמת ביותר של DCIS מציגה רק תסמינים בכ- 20% מכלל הנשים. יתכן שיש חותמות על החזה, שגם בהן ניתן להאדים. עליך תמיד לשים לב לא-סימטריות של העור וקווי המתאר של השד. אלה יכולים להוות סימן לשינויים מקומיים ברקמת השד. סימן אחד שעל בדיקת סרטן מובנית להתגלות בשלב מוקדם הוא התקשות השד המקומיות.
לעתים קרובות הם מטושטשים, לא רגישים ללחץ ולא ניתנים להזזה. הלוקליזציה הנפוצה ביותר היא באזורים העליונים והחיצוניים של בית החזה ובסמוך לבית השחי. כחלק מהקרנת סרטן, בלוטות הלימפה בבית השחי מוחשות גם הן, שכן אלה עשויות להיות מוגדלות למישוש בסרטן שד מתקדם. הצמיחה העקורה של סרטן השד יכולה לגרום לסתימת כלי הלימפה ולהתפתחות לימפה. זה מוביל לאגירת מים בשד ויכול לגרום לשינויים בעור כמו קליפות תפוז. אם סרטן השד מתקדם מאוד הוא יכול להתבטא כירידה בביצועים וירידה במשקל.
קרא עוד בנושא: איך אתה מזהה סרטן שד?
כיצד אוכל לזהות סרטן שד?
על מנת לאתר מוקדם סרטן השד, עליך לסרוק את השד שלך באופן קבוע.
מומלץ להרגיש את השדיים בגושים ומשתנה כשבוע לאחר המחזור החודשי, בתקופה זו רקמת השד רכה מאוד ונוחה לבדיקה. יש להחיש את בית השחי גם לבלוטות לימפה נפוחות. ישנן כמה דרכים למישוש השד. יש לשאול רופא נשים לגבי יישום נכון. ככלל, הגושים שהתגלו במהלך בדיקה עצמית הם שפירים (במיוחד אצל נשים צעירות), אך כל שינוי צריך להבהיר על ידי רופא.
גידול בשד נמצא ביותר ממחצית המקרים ברבע החיצוני העליון של השד, וזו הסיבה שיש להקדיש לאזור זה גם תשומת לב מיוחדת במהלך בדיקה עצמית. עם זאת, לא תמיד קל לאתר סרטן השד בבדיקה עצמית.
בנוסף, כל אישה צריכה לעבור בדיקת אבחון מוקדמת על ידי רופא נשים פעם בשנה. בדיקות גופניות ובדיקות רפואיות קבועות ממלאות תפקיד חשוב בגילוי מוקדם של סרטן השד. לנשים בגילאי 50-69 יש אפשרות לבצע בדיקת בדיקת ממוגרפיה (צילום רנטגן בחזה) אחת לשנתיים. לפני גיל 50, רק כ 20 אחוז מכל גידולי השד מתרחשים, וזו הסיבה שרק חולים בסיכון גבוה לפני גיל 50 צריכים לעבור בדיקת ממוגרפיה קבועה.
דרך חשובה נוספת לגילוי גידול בשד בשלב מוקדם היא, בנוסף לבדיקה עצמית ובדיקת ממוגרפיה, בדיקת אולטרסאונד (סונוגרפיה) אפילו אם התגלה גוש במהלך בדיקת המישוש, תמיד מבוצעת בדיקת אולטרסאונד. לדוגמה, ניתן להבדיל בין אם מדובר בציסטה שפירה בשד (חלל מלא בנוזל) או פיברודנומה (היווצרות תאי רקמות חדשות שפירות בשד הנשי).
ניתן לאבחן כמה צורות של גידולי שד בבדיקת האולטראסאונד, במקרים לא ברורים משתמשים באחת לוודאות ביופסיה של השד (נטילת דגימת רקמות) נלקחה ונבדקה.
באופן עקרוני רצוי להתייעץ עם רופא בכל שינוי שנתפס בחזה.
שינויים המצביעים על סרטן השד יכולים לכלול:
- ממצאים מישושיים עירוניים
- נסיגות חדשות ובולטות בחזה,
- פריקה מהפטמה
- נסיגה של הפטמה.
ניתן לאתר סרטן שד מוקדם או לשלול באמצעות בדיקות נוספות.
אנא קרא גם את העמוד שלנו גילוי סרטן השד, מוגלה מהפטמה
האם כאב בשד הוא אינדיקטור לסרטן השד?
סרטן השד אינו גורם לכאב או לאי נוחות אחרת בשלבים המוקדמים.
כאבי מחזה מחזוריים, המופיעים באופן קבוע בקשר למחזור הווסת ונעלמים לרוב עם תחילת התקופה שלך, נובעים ברוב המקרים מתנודות הורמונאיות ולכן אינם מהווים דאגה ואינם סימן לסרטן השד.
בשלבים מאוחרים יותר, סרטן השד יכול לעיתים לגרום לכאב, אשר ברוב המקרים מופיע באופן חד צדדי בשד אחד ואינו קשור למחזור הווסת.
היכן ממוקם סרטן השד?
סרטן השד נמצא לרוב ברבע העליון והחיצוני ויכול להתרחב עד למסלולי הניקוז הלימפה בבית השחי. הסיבה לכך היא שנפח הבלוטה הגדול ביותר קיים בשלב זה. באופן תיאורטי, סרטן השד יכול להיות ממוקם גם בכל מקום אחר בשד.
תסמינים
פעמים רבות סרטן השד לא מתגלה על ידי אי נוחות או כאב מסוים. רוב סרטן השד מאובחן כאשר האדם הנוגע בדבר או הגניקולוג מרגיש גוש במהלך הבדיקה.
עם זאת, ישנם כמה סימנים שלפחות צריכים להבהיר האם זה יכול להיות סרטן השד.
אלה כוללים, למשל, התקשות של השד או עור השד, כמו גם כאבים, לחץ או תחושת מתח בחזה.
בנוסף:
- נסיגת עור השד
- דלקת בשד או בעור השד
- גירוד באזור הפטמה
- שינויים בפטמה
אוֹ - נוזל דולף מהפטמה (הפרשה מדממת במיוחד)
כמו בכל סרטן, גם לסרטן השד יכולים להיות תסמינים כלליים כמו תחושה כללית של חולשה, אובדן תיאבון, ירידה במשקל (שלא בכוונה, תוך זמן קצר) או הזעות לילה, עם זאת, אחד או יותר מהתופעות הללו לא בהכרח צריך להיגרם מסרטן השד. . הם יכולים להיות מופעלים גם על ידי מחלות אחרות.
בשלבים מתקדמים יותר, סרטן השד מוכר לעיתים רק כאשר גידולי הבת (גרורות) התפשטו לבלוטות לימפה או לאיברים אחרים.
קרא עוד על כך: מעורבות בלוטות הלימפה בסרטן השד
תלוי במיקום התיישבות הגידול (גרורות), תסמינים כמו בלוטת לימפה מעובה במישוש בבית השחי, קוצר נשימה או קשיי נשימה, כאבי עצמות, אך גם כאבי ראש, תודעה לקויה ורגישות לקויה יכולים להיווצר.
תלונות אלה אינן נגרמות באופן בלעדי מסרטן והן יכולות להופיע גם עם מחלות אחרות או במקרים מסוימים אצל אנשים בריאים.
קרא עוד על כך באתר האינטרנט שלנו תסמינים של סרטן השד.
כאבים בסרטן השד
כאבי חזה נפוצים מאוד, כאשר כמעט כל הנשים חוות כאבי חזה, במיוחד במחצית השנייה של המחזור. כאבים אלה בדרך כלל משתפרים או חולפים עם תחילת התקופה שלך.
תלונות אלו אינן מזיקות ונגרמות על ידי הורמונים.
סרטן השד אינו גורם לאי נוחות או כאב, במיוחד בשלביו המוקדמים. עם זאת, תסמינים כמו כאב, לחץ או לחץ בחזה יכולים להופיע בסרטן השד.
מכיוון שתסמינים אלה של סרטן השד יכולים להעיד גם על מחלות אחרות (למשל ציסטות מלאות נוזלים בשד), מומלץ תמיד להבהיר את התסמינים על ידי גניקולוג בכדי לברר את הגורם הממשי.
קרא עוד על הכאן סימנים לסרטן השד.
כאב גב
אם מתרחשים כאבי גב שיכולים להיות קשורים רק לסרטן השד, יש לקחת בחשבון את החשד לגרורות עצמות. כמובן שכאבי גב יכולים להיות גורמים רבים אחרים, אך אם ידוע שאתה חולה בסרטן שד, יש לשלול גרורות ככל האפשר.
גרורות
בשלבים המתקדמים של סרטן השד, גידולים יכולים להתפשט (גרורות) לאיברים אחרים, למשל בעצמות.
תאי סרטן שד בודדים נודדים לרקמות או איברים אחרים דרך זרימת הדם או הלימפה. עד כה לא הגיוני לחפש אחר תאים בודדים אלה בשיטות מתוחכמות, שכן רבים מהם נעלמים כתוצאה מהורמון מסייע או כימותרפיה.
אף על פי כן, חלק מתאי סרטן השד האלה עשויים לגדול במוקדם או במאוחר לגרורות, לרוב:
- בעצמות
- הריאות
- בלוטות הלימפה מעל עצם הבריח
- הכבד
- של העור
אוֹ - במוח
גרורות אלו עדיין ניתן לגלות עשרות שנים לאחר טיפול מוצלח בתחילה בסרטן השד. נכון לעכשיו לא תמיד ניתן להשיג תרופה קבועה כאשר מתרחשת גרורות בסרטן השד.
מטרת הטיפול הנוכחית היא לשלוט במחלה לאורך זמן רב ככל האפשר, להקל על התסמינים ולשמור על איכות חייהם של הנפגעים. תלוי במקום בו נוצרו גרורות, מהלך המחלה יכול להשתנות מאוד.
מספר גורמים ממלאים תפקיד בטיפול, כמו המאפיינים הביולוגיים של הגידול, גיל, מצב הורמונאלי, בריאות כללית ורצונותיהם של הנפגעים.
בטיפול בגרורות נחשבים בעיקר תרופות שכן יש להן השפעה מערכתית (משפיעה על כל הגוף).
קיימים הורמונים וכימותרפיות, וביספוספונטים עבור גרורות עצם. במקרים מסוימים ניתן להפעיל או לקרנות גרורות.
קרא מידע נוסף בנושא זה בהמשך גרורות בסרטן השד.
גרורות עצם
גרורות עצמות בסרטן השד נמצאות לרוב בעמוד השדרה, באגן או בעצמות צינוריות ארוכות כמו עצם הירך. אתה עלול להבחין בכאבים באזור או בשברים פתאומיים ללא טראומה. גרורות בעצמות מתייצבות באמצעות ניתוח או שניתן להקרין בקרינה. ההקרנה עלולה להוביל גם לחומר העצם להיות יציב יותר וגם להקל על הכאב. באיזו שיטת טיפול יש להחליט תמיד במקרה הפרטני.
גרורות בכבד
גרורות בכבד אינן טיפוסיות לסרטן שד מתקדם ולעיתים קרובות מתרחשות תוך שלוש שנים מהאבחנה הראשונית. תסמינים אופייניים עשויים לכלול הצהבה של העור או הגדלה מוחשית של הכבד. כל עוד ניתן לתחום אותם באופן מקומי ועדיין לא התפתחו סביב כלי שיט גדולים יותר, ניתן להפעיל אותם ולהסיר אותם. חשוב שהגרורות יסולקו בשלמותן ושלא יישארו שרידים.
גרורות במוח
גרורות במוח יכולות להתבטא בצורה של שיתוק, כשלים אחרים או שינויים באישיות. זה תלוי הרבה בכמה גדול הגרורה ואיפה במוח הוא ממוקם. אם יש גרורה אחת בלבד, ייעשה ניסיון להסירו בפעולה ואז להקרין את האזור. קרינה מוחית מוחית נחשבת אם ישנם שני גרורות או יותר. בנוסף לטיפול ספציפי זה, יש להשתמש גם בטיפול כימותרפי מערכתי, חיסוני והורמונאלי.
מה המשמעות של מעורבות בלוטות הלימפה?
בדרך כלל התפשטות בלוטות הלימפה פירושה שתאי גידול הצטברו בבלוטות הלימפה. המשמעות היא גם שכבר לא מדובר בגידול מקומי בגידול, אלא שהגידול כבר השיג התפשטות מערכתית. תאי הגידול מועברים לבלוטות הלימפה הקרובות דרך מסלולי הניקוז הלימפה בשד. במקרה של השד, אלה בלוטות הלימפה בבית השחי. מעורבות בלוטות הלימפה ממלאת גם תפקיד פרוגנוסטי חשוב בסרטן השד.
קרא עוד בנושא: מעורבות בלוטות הלימפה בסרטן השד
זה תלוי אם בלוטות הלימפה מושפעות וכמה. בנוסף, למעורבות בלוטות הלימפה השפעה על הטיפול. אם אתה חושד כי בלוטות הלימפה של הזקיף מושפעות לפני הניתוח, יש להסירם ולבחון פתולוגית במהלך הניתוח. בלוטות הלימפה של הזקיף הן בלוטות הלימפה המותקפות תחילה כאשר הגידול מתפשט. אם בלוטות הלימפה של הזקיף אינן נגועות בתאי הגידול, יתכן ובלוטות הלימפה שנותרו בגוף. במקרה של התקף, לפחות 10 בלוטות לימפה מוסרות מבית השחי.
אבחון סרטן השד
מרבית הנשים (כ 75% מכלל הנשים הסובלות מסרטן השד) מבחינות בגוש בשד עצמן כסימן הראשון לסרטן השד ואז מבקרות (התייעצו) עם הגינקולוג שלהן. אצל חולים אחרים, סרטן השד מתגלה למשל במהלך בדיקה מונעת.
על הרופא המטפל לברר תחילה על תסמיני המטופל וגורמי הסיכון שלו (אנמנזיס). לאחר מכן יש לצפות בשני השדיים (בָּדוּק) וסרק אחר צמתים אפשריים (מישוש) הפכו. אם הרופא מוצא משהו לא תקין, מבוצעת אולטרסאונד ממוגרפיה ו / או ממוגרפיה של השד.
ממוגרפיה היא סוג מיוחד של צילום רנטגן בחזה. זה מתבצע במהלך בדיקת סרטן או כאשר יש חשד לסרטן השד. ניתן לזהות בקלות אשכולות של תאים בשד.
ממוזונוגרפיה היא סוג מיוחד של בדיקת אולטרסאונד (סונוגרפיה) של השד. לרוב זה נעשה בנוסף לממוגרפיה.
הדמיית תהודה מגנטית (MRI) של השד (MRI של השד) משמשת לעיתים רחוקות כשיטת בדיקה, מכיוון ששיטה זו מפספסת 60-70% מכל מבשרי הסרטן, למשל. עם זאת, הדמיית תהודה מגנטית של השד יכולה להועיל להבדיל בין גידול לבין שינוי מצולק בשד. הדמיית תהודה מגנטית של השד מהווה גם בדיקה מועילה לגילוי סרטן השד אם תאים סרטניים נמצאים בבלוטות הלימפה בבית השחי, אך שום גידול בשדיים לא נראה בממוגרפיה או בממוגרפיה.
אנא קרא גם את הנושא שלנו: MRI לסרטן השד
לבדיקה מפורטת יותר של גידול, ניתן לקחת דגימת רקמות (ביופסיה) מהגידול בעזרת מחט מיוחדת (שאיפת מחט דקה פולשנית מינימלית). ניתן להשתמש במדגם רקמות זה כדי לזהות איזה סוג של גידול הוא והאם הוא ממאיר או שפיר (שפיר). אם הגידול ממאיר, ניתן להצהיר גם לגבי סוג סרטן השד הקיים.
קרא עוד כאן דגימות רקמות בסרטן השד.
אם הוכרה גידול ממאיר באמצעות הבדיקות שהוזכרו לעיל, הגיוני לבחון איברים אחרים שבהם הסרטן מסתפק בסרטן (סינון). זה נעשה על ידי צילום רנטגן בחזה (רנטגן חזה), סריקת אולטרסאונד של הכבד (סונוגרפיה של הכבד), בדיקה גינקולוגית וסקרטיגרפיה של העצם.
קרא עוד בנושא: צילום רנטגן בחזה (רנטגן בחזה)
סקרטיגרפיה של עצם היא הליך הדמיה המשמש להמחשת גידולים או דלקת בשיטות של רפואה גרעינית. ליתר דיוק, משמעות הדבר היא כי חומר מסוים, בו קיימים מה שנקרא רדיונוקלאוטידים, מוזרק לכלי של המטופל. בסנטיגראם עצם, רדיונוקליאוטידים אלה מצטברים באופן ספציפי בעצם, ספציפית ישירות בסרטן או בתאים דלקתיים. הם פולטים קרני גאמה מקובצות שניתן למדוד באמצעות מצלמה מיוחדת (מצלמת גמא) ולהמיר לתמונה. אם לחולה יש כיום תאי סרטן בעצם שהתפשטו מסרטן השד, ניתן להכיר בכך בעזרת תמונה כה סנטיגראפית.
אנא קרא גם את העמוד שלנו בדיקת סרטן השד.
ממוגרפיה
ממוגרפיה היא פרוצדורה העובדת עם צילומי רנטגן ויכולה לחשוף מיקרו הסתיידויות בשד. זהו חלק מתוכנית ההקרנה לסרטן השד. מגיל 50 מומלץ לכל אישה לבצע בדיקת ממוגרפיה אחת לשנתיים. בנוסף, ממוגרפיה משמשת בקרב נשים מעל גיל 40 כדי להבהיר ממצאים לא תקינים.
קרא עוד בנושא: ממוגרפיה
איך אתה מרגיש סרטן שד?
חלק חשוב מהגילוי המוקדם של סרטן השד הוא הוראת המטופל למישוש שד באופן עצמאי. לפני שתתחיל להרגיש, אתה יכול להסתכל גם על השדיים באותו צד. א-סימטריות חדשות מצביעות על שינויים ברקמה. אז אתה מסתכל על כניסות, בליטות או על שינויים בעור. בנוסף, אתה מסתכל גם על הפטמות, שכן יש גם סרטן שד.
בדיקת המישוש נעשית פעם אחת כשהזרועות תלויות ואז עם הידיים מורמות. עליך להקפיד להרגיש את כל אזורי החזה. זה עובד בצורה הטובה ביותר אם אתה מחלק את השד לארבעה רבועים ועובד על כל רבע בזה אחר זה. בדיקת המישוש מתבצעת תמיד בשתי ידיים. יד אחת מרגישה והשניה עובדת כמגבלה. חשוב לסרוק תמיד את שני השדיים זה לצד זה. בנוסף לשד, יש להחיש גם את אזורי בלוטות הלימפה. זה כולל את בתי השחי והאזורים מעל עצם הבריח ומתחת. כאן אתה שם לב לבלוטות הלימפה המוגדלות, הניתנות למישוש כדורי.
קרא עוד בנושא: איך אתה יכול להרגיש סרטן שד?
מהי בדיקת סרטן השד?
בדיקת סרטן השד כוללת בדיקות מניעה מובנות וסדירות שמטרתן לגלות את השלבים המוקדמים של סרטן השד. אצל נשים ללא גורמי סיכון תוכנית ההקרנה לסרטן השד מתחילה בגיל 30. עם זאת, גינקולוגים רבים מבצעים גם בדיקת מישוש של השד כחלק מהבדיקה הגניקולוגית ומדריכים את המטופלים לבחון את עצמם באופן עצמאי. מגיל 50 ועד גיל 69 ממוגרפיה דו-שנתית מהווה חלק מהגילוי המוקדם, בנוסף לבדיקת המישוש. סונוגרפיה או MRI של השד משמשים רק לשאלות מיוחדות ואינם סטנדרטיים.
אם יש סרטן שד תורשתי במשפחה, מבוצעת תוכנית לגילוי מוקדם. ככלל, אתה מתחיל בבדיקות המישוש השנתיות מגיל 25 והממוגרפיה מגיל 40. ישנם גם קבוצות קבוצות משפחתיות בהן ניתן לציין ממוגרפיה מגיל 30. במיוחד בקבוצה זו של חולים זה גם שמגיל 25, בנוסף לבדיקת המישוש, מבוצעים סונוגרפיה שנתית ו- MRI. נכון להיום אין בדיקת סרטן שד לגברים. בדיקות מוקדמות מובנות יכולות להועיל לאנשים בסיכון.
קרא עוד בנושא: בדיקת סרטן השד
סרטן השד אצל גברים
סרטן השד אצל גברים אינו נפוץ בהרבה כמו אצל נשים. בגרמניה, 1.5 מתוך 100,000 גברים מפתחים סרטן שד מדי שנה. המשמעות היא שכל 800 איש בגרמניה יפתח סרטן שד במהלך חייו. סרטן השד אצל גברים הוא בעל נטייה גנטית ב 25% מהמקרים, אך השמנת יתר והקרנות לדופן החזה יכולים גם להעלות את הסיכון לסרטן השד אצל גברים. האבחנה מבוססת על התוכנית לסרטן השד הנשי.
תתקיים התייעצות עם רופא, בדיקה גופנית וכן ממוגרפיה וסונוגרפיה. מכיוון שלסרטן שד אצל גברים יש לעיתים קרובות גורם תורשתי, יש להציע גם ייעוץ גנטי לזיהוי אנשים אחרים בסיכון. ככלל, כריתת שד מתבצעת כטיפול כירורגי ובלוטות הלימפה של הזקיף מוסרות ונבדקות, כמו שקורה אצל נשים. במקרה של גידולים גדולים יותר (> 2 ס"מ), מעורבות בבלוטת הלימפה או מצב קולטני הורמונים שלילי, ההקרנה מתבצעת תמיד אצל גברים. לאחר הניתוח מופיע טיפול במערכת אדג'ובנטית. ההמלצות לכימותרפיה ואימונותרפיה זהות לאלה של נשים. לעתים קרובות, סרטן השד הגברי חיובי גם לקולט ההורמונים. במקרה זה, טמוקסיפן ניתן למשך 5 שנים כמו אצל נשים. מעכבי ארומטאז די לא אופייניים לגברים.
סרטן השד הוא הסוג הנפוץ ביותר של סרטן בקרב נשים, וזו הסיבה, מבחינה סטטיסטית גרידא, לגברים יש סיכון נמוך בהרבה בהשוואה לנשים להתפתחות סרטן שד. מכיוון שסרטן השד הוא מחלה אופיינית אצל נשים, גידול מסוג זה מתגלה לעיתים קרובות מאוחר אצל גברים.
עבור מרבית הגברים קשה לגלות מה בדיוק גרם לסרטן השד בדיעבד. עד כה ידועים רק כמה גורמים המגבירים את הסיכון לסרטן השד אצל גברים. אלה כוללים, למשל, גנים המכונים סרטן השד. ישנם שינויים גנטיים תורשתיים או מתרחשים באופן ספונטני המגבירים את הסיכון לסרטן שד אצל נשים וגברים כאחד (למשל גנים BRCA, גנים לסרטן השד). שינויים גנטיים אלה נמצאים רק אצל מעט אנשים שנפגעו. גורמים הורמונליים ממלאים גם הם תפקיד בהתפתחות סרטן השד. גברים (כמו נשים) מייצרים גם את הורמון המין אסטרוגן, אך לרוב בכמויות קטנות בהרבה מאשר נשים.
רמות אסטרוגן גבוהות יותר מופיעות למשל אצל אנשים הסובלים מעודף משקל או חולים במחלות כבד כמו שחמת או הצטמקות.
חשודים בהעלאת הסיכון לסרטן השד, ישנם גם הורמונים להגדלת הביצועים, כמו אלה שנלקחים על ידי מפתחי הגוף לאורך תקופה ארוכה.
גברים שיש להם מה שמכונה תסמונת קליינפלטר (כרומוזומי X נקבה אחת או יותר) נמצאים בסיכון גבוה דומה לסרטן שד כמו נשים.
סרטן השד אצל גברים מורגש דרך גושים מוחשיים. עם זאת, הפרשות נוזלים מהפטמה, דלקות או פצעים קטנים או נסיגה של עור השד או הפטמה נחשבים גם לאותות אזהרה לסרטן השד.
אולטרא-סאונד וממוגרפיה (צילומי רנטגן בחזה) משמשים גם אצל גברים, אך הם אינם מועילים כמו אצל נשים.
האבחנה של סרטן השד נעשית באמצעות ביופסיה (דגימת רקמות) שנלקחה מהשד ונבדקת. גם הטיפול בסרטן השד אצל גברים שונה מעט מזה של נשים.
אזורים החשודים כגידולים כמו גם בלוטות לימפה שכנות מבית השחי מוסרים בניתוח. לעיתים יש צורך באמצעים תומכים לאחר הניתוח להשמדת תאי הגידול שעלולים להישאר בגוף (למשל הקרנות בדופן החזה, כימותרפיה). טיפול אנטי הורמונאלי מצוי לעתים קרובות אצל גברים, מכיוון שהגידול גדל באופן תלוי אסטרוגן.
למידע נוסף ראו גם: סרטן השד אצל גברים
מהם הסימפטומים של סרטן השד אצל גברים?
גם אצל גברים גושים ללא כאבים באזור השד הם סימן לסרטן השד. יתר על כן, עם פריקה לבנה מהפטמה, שינויים ונסיגה של הפטמה, וכן כיבים בשד לשינויים ממאירים.
בשלבים המוקדמים אין תסמינים כלליים, בהמשך עשויה להיות תשישות כללית וירידה בביצועים. גרורות, התפשטות הגידול בגוף, יכולות גם להוביל לתסמינים ספציפיים, תלוי היכן הם מתרחשים. כאב שלד על גרורות עצמות ונפיחות בזרוע במקרה של גרורות בצומת לימפה באזור בית השחי יכול להופיע.
קרא עוד על כך בכתובת: איך אתה מזהה סרטן שד אצל גברים?
טיפול בסרטן השד
סמני גידול
שני קולטני גידולים ממלאים תפקיד מרכזי בסרטן השד. לקביעת קולטנים או סמנים אלה חשיבות רבה לטיפול וגם לפרוגנוזה. מצד אחד אתה קובע את הקולטן HER2. מצב קולטן חיובי קשור בתחילה לפרוגנוזה לקויה, מכיוון שהגידולים בדרך כלל אגרסיביים יותר.
עם זאת, ניתן לטפל בגידולים אלה בצורה טובה מאוד עם נוגדנים. שנית, מצב הקולט ההורמונים נקבע באופן שגרתי. סמני גידולים אחרים הנקבעים למשל בסרטן המעי הגס או הלבלב, מועילים בדרך כלל לסרטן השד. ניתן לקבוע את סמן הגידול CA 15-3 בסרטן שד מתקדם. עם זאת, לא ניתן להשתמש בו כדי לאתר גרורות, אלא רק כדי לשלוט במהלך הטיפול.
כִּירוּרגִיָה
הניתוח בטיפול בסרטן השד מהווה נדבך מרכזי בטיפול, כל עוד לא ניתן לאתר גרורות, נועד ניתוח לכל מטופל. ניתן לטפל בסרטן השד בשתי שיטות ניתוחיות שונות. או מבצע ניתוח שמור חזה (BET, טיפול שמור חזה) או שהשד מוסר כחלק מכריתת שד. באיזה פרוצדורה משתמשים תלוי בהיקף הגידול ובמיקומו.
כריתת הכרית היא הישנה ביותר מבין שתי השיטות. במהלך הניתוח מסירים את כל השד (רקמת הבלוטה והעור) ובמידת הצורך את שריר החזה הבסיסי. הגדלת חזה עם השתלת חזה יכולה להתקיים במרווח מוגדר לאחר הניתוח או הקרינה. ה- BET החדש יותר מסיר רקמות עם הגידול וחתיכת עור קטנה.
שאר רקמות הבלוטה והעור נותרו. BET מתבצעת כעת בסביבות 70% מכלל החולים, ובהכרח כרוכה בהקרנה של הרקמה שנותרה. כל ניתוח כולל בדרך כלל הסרת בלוטות לימפה מבית השחי. כמה קשרי לימפה צריכים להסיר תלוי אם יש תאי גידול או לא.
קרא גם את המאמר בנושא: ניתוח לסרטן השד
כימותרפיה
לכימותרפיה (קיצור: כימו) חשיבות רבה לטיפול בסרטן השד.
לא כל צורה של סרטן השד יכולה וניתן לטפל בכימותרפיה; צריכה להיות סיבה ברורה לכך.
יש לטפל בכל סרטן שד בצורה שונה ובכל פעם שיש לבצע טיפול המותאם אישית ונבחר בקפידה. בעזרת כימותרפיה כחלק מתוכנית הטיפול בסרטן השד, תלוי בשלב המחלה בה מתבצעת הכימותרפיה, נבדלת בין:
- ראשוני (neoadjuvant)
- אדג'ובנט
אוֹ - טיפול פליאטיבי.
כימותרפיה ראשונית נעשית בדרך כלל לפני הניתוח, דבר שיכול להיות חשוב במיוחד אם למשל ניתוח אינו אפשרי, אם הגידול גדול מדי או דלקתי. רוב הזמן מתבצע טיפול כירורגי להסרת הגידול סופית. האחד מדבר על טיפול מסייע כאשר הכימותרפיה מתבצעת לאחר ניתוח ואין מרבצי גידולים באיברים אחרים (גרורות). אם כבר הוכחו התיישבות בגידולים, כימותרפיה יכולה גם להיות שימושית, מכונה זאת טיפול פליאטיבי.
כימו פליאטיבי זה יכול להיות שימושי לטיפול בתסמינים כמו כאבים הנגרמים על ידי גרורות, קוצר נשימה או תסמיני עור.תרופות כימותרפיות) יש לקחת בחשבון גורמים רבים, כמו תפקודי איברים (בעיקר מח עצם), התיישבות גידולים, תסמינים ועוד ועוד. מכיוון שגורמים כימותרפיים רבים ושונים מאושרים לטיפול בסרטן השד בגרמניה, ניתן להשיג טיפול פרטני ואופטימלי.
קרא עוד בנושא: כימותרפיה לסרטן השד
כאן תוכלו גם לגלות על הגנרל טיפול בסרטן השד וה הקרנה לסרטן השד להודיע.
הַקרָנָה
לאחר כל ניתוח שמר על השד, קרינת השד הנותרת ואולי גם בית השחי בצד. זה כדי למנוע גידול שני להיווצר באופן מקומי. עד כה, התייחס לקרינה רק במקרים נדירים, למשל. בחולים קשישים עם קבוצת כוכבים מסוימת. לאחר הסרת חזה מלאה, ההקרנה מחדש מתחילה רק בגידולים מתקדמים או אם לא ניתן היה להסיר את כל רקמות הגידול. עם זאת, על ידי צוות הרופאים המטפל להתייצב האינדיבידואציה להקרנה ולא ניתן להצהיר כאן על הצהרות כלליות.
הקרנה של מסלולי ניקוז הלימפה בבית השחי אפשרית גם לאחר הסרה כירורגית של בלוטות הלימפה. אומרים שזה משפר את ההישרדות הכללית. בדומה לקרינה לאחר כריתת שד, ההחלטה על הקרנת מסלול הניקוז הלימפה חייבת להתקבל על ידי צוות בינתחומי. מה שמכונה קרינת דחיפה עדיין יכול להתבצע בחולים צעירים. כאן, מיטת הגידול לשעבר מוקרנת במינון גבוה יותר לאחר הניתוח כדי להפחית את הסיכון להישנות. בנוסף, ניתן להקרין גידולים שאינם ניתנים להפעלה במטרה להפחית את מסת הגידול במידה כזו שניתן לבצע ניתוח.
קרא עוד בנושא: הקרנה לסרטן השד
טיפול הורמונלי
טיפול הורמונלי, או טיפול אנטי הורמונאלי, מבוצע בגידולים חיוביים לקולטן ההורמונים. קולטני הורמונים חיובי פירושו שלגידול יש רצפטורים לאסטרוגן או לפרוגסטרון. לרוב הוא מתבצע לאחר הניתוח וגם לאחר כל טיפול כימותרפי. באופן כללי יש לבצע טיפול הורמונאלי למשך 5 שנים לפחות. לאחר מכן ניתן לשקול מתן ארוך יותר של התכשירים כנגד הסיכון האינדיבידואלי להתפרצות. מכיוון שלטיפול הורמונלי יש תופעות לוואי משמעותיות, רבים מפסיקים את הטיפול לפני גיל חמש, מה שמגדיל את הסיכון למוות.
איזה תכשיר משמש לטיפול הורמונלי תלוי אם האישה עדיין לפני גיל המעבר או שהיא כבר בגיל המעבר. לרוב מרשם טמוקסיפן לנשים צעירות שטרם נכנסו לגיל המעבר. זה חוסם את קולטני האסטרוגן של הגידול ומפחית את ייצור ההורמונים על ידי השחלות. המשמעות היא שהגידול לא יכול לקבל אותות גדילה מאסטרוגן. תופעות לוואי שכיחות של טיפול זה הן גלי חום, בחילות ופריחות. אצל נשים שכבר עוברות גיל המעבר, מעכבי ארומטאז ניתנים כטיפול הורמונלי. זה גם מעכב את היווצרות האסטרוגן, שכבר לא יכול להשפיע עוד יותר על השד או על תאי סרטן השד שנותרו. תופעות הלוואי דומות לאלו של טמוקסיפן.
קרא עוד בנושא: טיפול הורמונלי בסרטן השד
טיפול בנוגדנים
טיפול בנוגדנים משמש לסרטן שד חיובי לקולטן HER2. הנוגדן חוסם את קולטני ה- HER2 על הגידול, מה שאומר שהגידול כבר לא יכול לקבל אותות גדילה דרך קולטן זה. הטיפול מתבצע במקביל לכימותרפיה ונמשך שנה. החומר הפעיל הנפוץ ביותר נקרא טרסטוזומאב וניתן כחליטת כל שבוע עד שלושה שבועות. תופעת הלוואי העיקרית של הנוגדן היא נזק ללב. לכן יש לבצע בדיקת לב כל 3 חודשים במהלך הטיפול.
טִפּוּל עוֹקֵב
הטיפול בסרטן השד מורכב מכמה צורות טיפול. מרכיב חשוב הם תיאטרון הניתוח עם טיפולי הקרנה חוזרת ומערכתית כמו כימותרפיה, אימונותרפיה או טיפול הורמונלי. בהתאם לממצאים וקבוצת הגידול, ניתן להתחיל כימותרפיה ואימונותרפיה גם לפני הניתוח. הטיפול המעקב לאחר הניתוח מורכב אז מטיפול שנקרא מערכת אדג'ובנטית, בה המשך הטיפול התרופתי לפני הניתוח וניתן להוסיף טיפול הורמונלי.
אם מצוין טיפול הורמונלי (אם מצב הקולטן חיובי) הוא יבוצע למשך 5 שנים לפחות. טיפול שלאחר כריתה, כלומר הסרת שד, כולל בדרך כלל שחזור שד. ניתן להשתמש כאן ברקמות או בשתלים. לאחר סיום הטיפול הראשוני, אתה עובר אוטומטית לטיפול מעקב. זה אמור להימשך תקופה של 10 שנים כך שניתן יהיה לזהות את הישנות המחזור ולטפל בהן בשלב מוקדם. טיפול מעקב כולל בדיקות גופניות קבועות והתייעצות עם רופא, וכן ממוגרפיה שנתית של רקמת השד שנותרה.
למידע נוסף על הנושא: טיפול מעקב לאחר סרטן השד
מתי יש צורך בכריתת שד?
טיפול שמור חזה תמיד מנסה בכל הזדמנות אפשרית. עם זאת, חלק מהגידולים גדלים בצורה כה לא טובה עד שניתוח כזה אינו אפשרי. זה המקרה, למשל, עם גידולים גדולים רבים שהסתננו לעור. מכיוון שבמקרים כאלה אי אפשר תמיד להיות בטוחים שהגידול כולו הוסר או אם שכבת העור הנותרת אינה מספיקה לטיפול תחזוקתי, מעדיפים לכוון לכריתת שד, כלומר להסרת השד.
קרא עוד אודות: כְּרִיתַת שָׁד
כריתת שד מכוונת גם לגידולים קטנים יותר, שלא ניתן להסירם בבטחה על כל החלקים. מכיוון שתמיד יש להקפיד על הקרנה חוזרת של ניתוח שדיים, חולים שאינם יכולים או לא רוצים להיות מוקרנים מסיבות שונות מקבלים גם כריתת שד. בנוסף, כריתת שד נחוצה לסרטן שד דלקתי וגם כאשר יש מוקדי גידול מרובים בשד.
השתלת שד לאחר סרטן השד
לאחר כריתה של כריתה, הסרת השד, מתבצעת באופן מיידי באותה הפעלה או במרווח זמן לאחר מכן, השחזור משוחזר. או להשתמש ברקמת השומן שלך או בשתל שד.
פרוגנוזה וסיכויי מרפא לסרטן השד
מספר גורמים קובעים את מהלך הפרוגנוזה של סרטן השד.
הכרת גורמים פרוגנוסטיים אלה מאפשרת להעריך את הסיכון להתפשטות הגידולים (גרורות) ולסבול מפגיעה (הישנות) לאחר הטיפול.
גיל ומצב גיל המעבר (לפני או אחרי גיל המעבר), שלב הגידול, מידת התנוונות התאים ותכונותיו האופייניות של הגידול ממלאים תפקיד בסיכויי ההחלמה.
ככל שהגידול קטן יותר, אם לא קשורים לבלוטות לימפה ולא נוצרו גידולי בת (גרורות), כך הפרוגנוזה טובה יותר ובכך הסיכוי להחלמה טוב יותר.
שלבים מאוחרים לרוב פחות טובים. דרגת הניוון של תאי הגידול הממאירים יכולה להועיל גם בהערכת הפרוגנוזה.שלב הגידול מספק מידע על התוקפנות וקצב הגדילה של הגידול. בנוסף, ישנם תכונות מסוימות של תאי סרטן השד הקובעים את צמיחת התא ונבדלים זה מזה בין מחלות סרטן השד האינדיבידואליות. ניתן לקדם את צמיחת התאים על ידי הורמונים נשיים (אסטרוגנים) מכיוון שיש להם מה שמכונה קולטני אסטרוגן.
גם סוגים אחרים של קולטנים ממלאים תפקיד. הכרת המאפיינים האופייניים הללו של תאי הגידול מקלה על בחירת הטיפול הנכון ומספקת מידע על הפרוגנוזה.
גורם פרוגנוסטי נוסף הוא גיל המטופל בזמן האבחנה, מכיוון שנשים מתחת לגיל 35 סובלות יותר מהישנות והפרוגנוזה נחשבת פחות טובה מאשר בקבוצות גיל אחרות.
זה רלוונטי גם לפרוגנוזה אם המטופל עדיין מדמם או שהוא מעבר לגיל המעבר.
בעיקרון, ככל שמתגלה סרטן שד מוקדם יותר, כך הפרוגנוזה טובה יותר והסיכויים להחלמה טובים יותר.
קרא עוד על הנושא באתר שלנו פרוגנוזה של סרטן השד, מעקב אחר סרטן השד.
מהו שיעור ההישרדות של סרטן השד?
שיעור ההישרדות של סרטן ניתן כשיעור ההישרדות לחמש שנים. נתונים סטטיסטיים אלה אינם בוחנים כמה זמן חולים בודדים שורדים, אלא כמה חולים עדיין חיים לאחר 5 שנים. שיעור ההישרדות הכולל לחמש שנים הוא 88% אצל נשים ו 73% לגברים. ההישרדות ל -10 שנים הייתה 82% בקרב נשים ו -69% בקרב גברים. עם זאת, השיעור האינדיבידואלי תלוי במספר רב של גורמים, כמו גודל הגידול, דרגת הניוון או מעורבות בלוטות הלימפה, כך שיש לחשב תמיד את שיעור ההישרדות באופן פרטני.
קרא עוד על זה: תוחלת חיים בסרטן השד
האם סרטן השד ניתן לריפוי?
סרטן השד הוא הצורה הנפוצה ביותר של סרטן בקרב נשים ושכיחות סרטן השד ממשיכה לעלות במדינות המערב המתועשות.
ה תמותה אולם המחלה הראתה את עצמה בעשורים האחרונים בבירור בירידה. הסיכוי לטיפול בסרטן השד הוא טוב יותר מאשר שלושה רבעים מהנפגעים עדיין חיים חמש שנים לאחר הטיפול.
השיפור המשמעותי בסיכויי ההחלמה ובאיכות חייהם של הנפגעים נובע מההתקדמות באיבחון וטיפול בסרטן השד.
התפתחות של הקרנות ממוגרפיה (צילום רנטגן בחזה) ומ- פעולות כירורגיות לשימור איברים ושחזורכמו גם גילוי הצורות התורשתיות של סרטן השד והזמינות של טיפול הורמונלי, כימותרפי ונוגדנים תרמו להפיכת סרטן השד למספר הולך וגדל של מקרים.
גילוי מוקדם של הגידול פירושו בדרך כלל סיכוי גדול יותר לריפוי.
בלמעלה מ- 90 אחוז מהמקרים, ניתן לרפא סרטן השד אם הגידול קטן מסנטימטר.
עם גידול בגודל של שני סנטימטרים, הסיכוי להחלמה יורד לכ- 60 אחוז.
עם זאת, במקרים נדירים, סרטן השד כבר לא ניתן לריפוי, גם אם הוא התגלה בשלב מוקדם. תהליך הסקר (כמו הבדיקה השנתית אצל הגינקולוג) חושף כ 70-80 אחוז מגידולי סרטן השד בשלב בו הם ניתנים לריפוי.
וגם ה שיעור הישנות (הישנות) לאחר טיפול מוצלח בתחילה בסרטן השד נובע משיטת הטיפול המותאמת ביותר בשנים האחרונות פחת.
האם סרטן השד הוא תורשתי?
ישנן מוטציות מסוימות בגנום המובילות לסיכון גבוה יותר לסרטן שד והן גם תורשתיות. המוטציה הנחקרת ביותר היא הגן BRCA, הידוע גם כגן סרטן השד. מוטציה זו עוברת בירושה כתכונה דומיננטית אוטוזומלית. לבני אדם שני עותקים של כל גן. במצב הירושה הדומיננטי, די אם הגן BRCA יוטה רק על עותק אחד כך שהסיכון לחלות בסרטן מוגבר. המשמעות היא גם שיש סיכוי של 50 אחוז שמי שנושא מוטציה זו יעביר אותה לילדיו. מכיוון שמדובר בירושה אוטוזומלית ולא בגנוסומל, מין הילדים אינו רלוונטי.
בנוסף לגן BRCA, ישנם מספר גנים אחרים אשר, אם מוטטים, מגבירים את סרטן השד או את הסיכון לסוגים אחרים של סרטן. הבחנה נעשית בין גנים בסיכון גבוה ובין בינוני-סיכון נמוך לגנים אלו. הגן BRCA וגם הגן PALB2 הם מהגנים בסיכון גבוה לסרטן השד. גנים בינוני עד נמוך בסיכון קשורים גם לתסמונת Li-Fraumeni, אנמיה Fanconi או תסמונת Peutz-Jeghers, בין היתר.
איך נראה סרטן שד סופני?
השלבים של סרטן השד מסווגים על פי גודל הגידול, מצב בלוטות הלימפה ונוכחות גרורות. אחד מדבר על סרטן שד בסוף הסיום כאשר יש גרורות. גרורות הן תאי סרטן שהתפשטו לאיברים אחרים כמו הריאות או העצמות. הגודל ומצב צומת הלימפה אינן רלוונטיות בתחילה לביצוע. הגרורות הנפוצות ביותר הן בריאות או בקרום הריאה, בעצמות, בכבד או במוח.
עם זאת, סרטן שד בשלב הסופי לא אומר באופן אוטומטי כי אין עוד אפשרות טיפול. לעיתים קרובות כבר לא אפשרית גישה מרפאת, אך ישנן גם גישות טיפוליות טובות. בגידולים עם מצב קולטן נוגדנים חיובי (Her2-חיובי) הטיפול שנבחר הוא אימונותרפיה, במקרים מסוימים עם שני נוגדנים בו זמנית. גידול חיובי לקולטני הורמונים יטופל באמצעות טיפול הורמונלי, כגון טמוקסיפן או מעכב ארומטאז. כימותרפיה ניתנת רק לגידולים שהינם גם Her2 וגם קולטני הורמונים.
למידע נוסף על הנושא: סרטן שד בסוף
מהי הישנות סרטן השד?
הישנות בסרטן השד מתארת הישנות של אירוע סרטני לאחר הטיפול. סרטן השד יכול להופיע שוב באופן מקומי באזור השד, אך הוא יכול להופיע גם כגרורה במקומות אחרים.
קרא עוד בנושא: הישנות סרטן השד
באיזו תדירות זה קורה?
הישנות מקומית מתרחשת בסביבות 5-10 מתוך 100 חולים תוך 10 שנים מהטיפול שמירת חזה בהקרנות. במקרה של כריתת שד, השיעור הוא 5 מתוך 100 חולים, כלומר 5%. הסיכון לגרורות הוא מעט גבוה יותר. כ- 25% מכלל חולי סרטן השד מפתחים גרורות במהלך חייהם.
איזו דרגת נכות (GdB) יש?
לאחר הסרת שד (כריתת שד) תוכלו להגיש בקשה לדרגת נכות באופן זמני או לצמיתות. התואר תלוי אם אחד השדיים או שניהם הוסרו. ניתן לבקש GdB של 40 לכריתת כריתה חד צדדית, ו- 40 לכריתת שד דו צדדית. אם השד משוחזר במהלך הקורס, ה- GdB מופחת בכ -10 נקודות. ניתן להעניק GdB גבוה יותר במקרה של נזק שנגרם כתוצאה מהניתוח או הקרינה.











.jpg)