נוגד דיכאון
מילים נרדפות במובן הרחב יותר
- תסמינים דיכאוניים
- תרופות נגד דיכאון,
- שקעים
- מחלה דו קוטבית
- עֶצֶב
- טיפול בדיכאון

מבוא
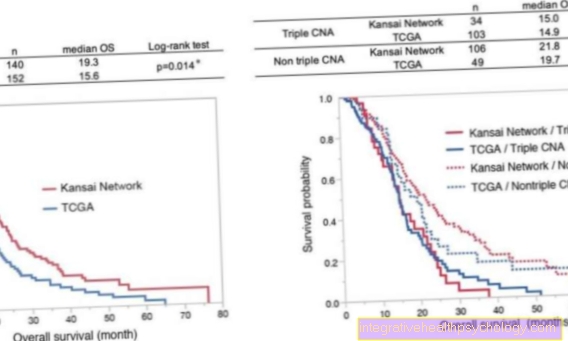
ככלל, לא תרופות בלבד גורמות לשיפור בתסמינים הדיכאוניים (ראו טיפול לדיכאון). עם זאת, גישת התרופות היא כיום חלק מתפיסת הטיפול בדיכאון. בדומה לתרופות רבות המשמשות לטיפול בהפרעות נפשיות, גם תרופות נוגדות דיכאון שייכות לתפיסה כוללת שצריכה להיות מורכבת מעמודים שונים. חשוב במיוחד ליידע את המטופל על השפעות ותופעות הלוואי של התרופה, אך גם לספק מידע טיפולי על חומרת הדיכאון. ככל שחומרת זו תשתנה, הטיפול התרופתי ישתנה גם ברוב המקרים. עליכם לעשות זאת, בדומה למשל. בטיפול בסכיזופרניה, יש להבחין בין טיפול חריף, שמרני ומונע.
דחיפות הטיפול התרופתי תלויה גם בחומרת ההפרעה. די ברור שחולה עם כוונות אובדניות ספציפיות זקוק להקלה הרבה יותר מהר מאשר למשל. מישהו עם "דיכאון חורפי".
להלן מידע כללי על (מ) תרופות נוגדות דיכאון / תרופות נוגדות דיכאון.
- אינדיקציות (מתי נוגדי דיכאון / נוגדי דיכאון מתאימים והכרחיים) לשימוש בתרופות נוגדות דיכאון.
- תחילת הפעולה
- כמה זמן נדרש נוגד דיכאון לקחת?
טיפול רפואי
אינדיקציות לשימוש בתרופה נגד דיכאון
על פי השם, כמובן שמשתמשים בנוגדי דיכאון (נוגדי דיכאון) בפרק המכונה דיכאון. המלצות ניתן למצוא בספרות, אך יש להבין את אלה רק ככאלה, כלומר אתה תמיד צריך לראות את החולה האינדיבידואלי, הייחודי ולא רק את האבחנה.
- פרק דיכאוני קשה: תרופות המשפיעות על יותר מחומר שליח אחד (למשל venlafaxine כמו SNRI) מומלצות כאן ולא תרופות שמשפיעות רק על חומר שליח אחד כמו למשל ה- SSRI (למשל פלואוקסטין)
- אם הדיכאון הולך יד ביד עם חרדה, אנו ממליצים על תרופה שיש לה גם השפעה דיכאונית.
- במקרה של דיסטמיה, כלומר מצב הרוח הדיכאוני הקל אך הקבוע, מומלץ להשתמש ב- SSRIs, מכיוון שמצד אחד הם נסבלים היטב ומצד שני השפעת שיפור ניתנת להפגנה אפילו עם כמויות קטנות.
- במקרה של דיכאון עונתי, למשל נראה כי הדיכאון בחורף מהווה הפרעה מסוימת לחומר השליח סרוטונין. מסיבה זו ההמלצה הולכת לכיוון ה- SSRI.
- במקרה של דיכאון בקרב קשישים (דיכאון בגיל מבוגר) יש להימנע משימוש בנוגדי דיכאון טריציקליים במידת האפשר, מכיוון שידוע שהם משפיעים על הלב. מסיבה זו, יש להשתמש בעיקר ב- SSRI בתחום זה של יישום.
קרא עוד בנושא זה: תפקיד סרוטונין / נוירוטרנסמיטרים בדיכאון
גם בהקשר של תסמונת קדם וסתית יכולות להופיע טיפות מצב רוח חזקות או מצבי רוח דיכאוניים. ניתן לשקול טיפול נגד דיכאון לדיכאון ממושך. קרא את המאמר שלנו בנושא זה: כך מטפלים בתסמונת קדם וסתית
ניתן להוכיח הצלחה טיפולית להפגנה באמצעות שימוש בתרופות נוגדות דיכאון / תרופות נוגדות דיכאון בטיפול התרופתי בהפרעות חרדה.
- הפרעת חרדה כללית: ישנם מחקרים מוכחים כי venlafaxine (SNRI) בפרט מתאים לטיפול בתסמינים הדיכאוניים שלעתים קרובות קשורים להפרעת החרדה.
- הפרעת חרדה / התקף חרדה: תסמיני דיכאון נמצאים לעתים קרובות גם בהפרעת פאניקה, אך ניתן לטפל בהם היטב בעזרת תרופות מסוג SSRI. ההמלצה נעשית בעיקר בגלל הסבילות הטובה.
- פוביות: באופן כללי, פסיכותרפיה היא שיטת הבחירה עבור פוביה, אך ישנם מחקרים מבטיחים מאוד בהם הוכח כי SSRI ו- MAOI יעילים לפוביה חברתית.
- הפרעה אובססיבית-כפייתית: הוכח גם יעילותם של תרופות מסוג SSRI עבור הפרעה טורדנית-כפייתית. עם זאת, הבעיות בכך הן שיפור רק לאחר חודשים וכי לעיתים קרובות יש צורך במספר שנים של טיפול בכדי להשיג הצלחה מתמשכת.
אתה יכול למצוא מידע נוסף בנושא שלנו. הפרעה טורדנית כפייתית.
קרא עוד בנושא: סמים לחרדה
בטיפול בהפרעת דחק פוסט-טראומטית, בנוסף לתמיכה פסיכותרפיסטית, מתן טיפול ב- SSRI. גם כאן ההמלצות הולכות לכיוון שטיפול לאורך מספר שנים יכול להועיל.
כאב: כמעט לכל נוגד דיכאון יש מנגנוני פעולה המשככי כאבים. מסיבה זו, הם משמשים לרוב ברפואת הכאב של ימינו (למשל לכאבי ראש או מיגרנות). כאן נראה כי נוגדי הדיכאון הטריציקליים עדיפים על ה- SSRI. נראה כי אין קשר בין הכוח האנטי-דיכאוני בפועל לבין ההשפעה המשכך כאבים. מאפיין חיובי נוסף הוא העובדה שטיפול בכאב מחייב לעתים קרובות רק כמויות קטנות מאוד של התרופה, מה שמפחית כמובן את הסיכון לתופעות לוואי.
הפרעת אכילה: ישנם כמה מחקרים המצביעים על יעילותם של נוגדי דיכאון בהפרעות אכילה, למשל בטיפול בבולימיה ואכילה זלילה.
תסמונת דיספורית טרום-וסתית (PMDS / PMS): מתחם הסימפטומים הזה, שמייסר מאוד נשים רבות, מוביל לשינויים גופניים ופסיכולוגיים. שינויים אלה תלויים ישירות במחזור הווסת. SSRI sertraline (למשל Zoloft) הומלץ במיוחד לטיפול. גם כאן, לעתים קרובות מספיק מינונים נמוכים. ניתן לתת את התרופה גם למניעה, כלומר לפני שמתרחש "התקף" PMR חדש.
קרא עוד בנושא: תסמונת קדם וסתית ודיכאון.
תחילת הפעולה של טיפול נגד דיכאון
של ה תחילת הפעולה נוגד דיכאון הוא בדרך כלל טיפול איטי ומתגבר בהתמדה. אולם בכדי להשיג הצלחה טיפולית מהירה ביותר, יש צורך בצריכה קבועה וסדירה של תרופות. אם מתקיימת דרישה זו, התופעות צריכות להשתפר לאט ומעט תוך 14 יום. שיפורים קליניים אמיתיים בדרך כלל רק מתחילים לאחר כ -4 שבועות עַל. עם זאת, אם אין נטייה לשיפור התסמינים בין השבוע השני ל -4, יש לשקול מחדש האם זו התרופה המתאימה לחולה מסוים זה. עם תרופות נוגדות דיכאון זה לא שונה מאשר כמעט בכל האמצעים הטיפוליים ברפואה. לא כל אדם זהה ולכן יכול לקרות שלתרופה שנחקרה היטב לדיכאון השפעה מצויינת על 100 חולים ול -101 אין הצלחה טיפולית כלל. על המטפל וגם על המטופל להיות מודעים לאפשרות זו. בעיקרון זה לא דרמטי, מכיוון שישנן אפשרויות חלופיות רבות בטיפול בדיכאון בימינו.
משימת הרופא היא למצוא את האיזון בין הגדלת המינון במהירות, אך לא מהר מדי. אם המינון מוגדל בזהירות רבה לרמה הדרושה בתחילת הטיפול, יתכן שיהיה עיכוב עד לתחילת הפעולה. מצד שני, אם מגדילים את המינון מהר מדי, כמובן שתופעות לוואי יכולות להופיע כמובן.
עם זאת, ככלל, ערכי ההנחיות לפיהם יש להגדיל את המינון לתכשירים האישיים ידועים היטב.
חשוב גם בטיפול תרופתי הוא הבנת הדיכאון כמכלול סימפטומים, כלומר הצטברות של מספר מחלות (למשל הפרעה בשינה, מצב רוח רע, אובדן תיאבון וכו '). ככלל, תרופות נוגדות דיכאון אינן משפיעות על כל הסימפטומים בו זמנית, אלא בהדרגה. חלקם משפיעים תחילה על שינה, אחרים משפיעים על הכונן. חשוב שהמטופל ידבר עם הרופא המרשם לא רק על תופעות לוואי, אלא גם על ההשפעה הצפויה.
משך השימוש בתרופה נגד דיכאון

המטרה של אחת טיפול נגד דיכאון חייבת להיות תמיד ההחלמה הנפשית והגופנית של המטופל (רמיסיה). יש הוכחות לכך שתרופות נגד דיכאון יכולות לעשות זאת. לרוע המזל הוכח גם כי חולה ששרד אפיזודה דיכאונית נמצא בסיכון של כמעט 50% להישנות. מסיבה זו, מומלץ להמשיך את הטיפול התרופתי גם לאחר ששככו התסמינים החריפים. בהקשר זה הרופא הוא זה שמבצע טיפול נוסף, בפרט המשימה של מתן מידע מקיף. עליכם להבהיר למטופל שהוא ממשיך בשלו "גלולות" צריך לבלוע למרות שהוא כבר לא סובל מתסמיני המחלה.
ההמלצה להמשך טיפול בתרופה נוגדת דיכאון / נוגדת דיכאון למניעת הישנות (כלומר הישנות התסמינים באותו פרק) משתנה. בין 6 ל 12 חודשים.
עם זאת, אם כבר ידועים פרקים אחרים בהיסטוריה הרפואית, זה כבר לא נועד רק להימנע מהישנות, אלא להימנע מהופעה של פרק חדש (מניעת הישנות). ההמלצות משתנות כאן בין שנים לכל החיים.
באופן כללי יש לדון בהפסקת הטיפול התרופתי עם הרופא המרשם. אם מדובר בהפסקה, חשוב לא להפסיק את התרופה בפתאומיות, אלא להתחדד ממנה במשך מספר שבועות, מכיוון שהדבר עלול לגרום לתופעות גמילה. תופעות אלה כוללות בדרך כלל סחרחורות, בחילות, הקאות, נדודי שינה וקשיי ריכוז. ניתן להימנע מהשפעות אלה על ידי התכווצות, כלומר הפסקת התרופה לאט. בנקודה זו נראה לי חשוב לציין שוב כי תרופות אלה, למרות תופעות הנסיגה המתוארות, לא ממכר לעשות זאת, למרות שיש כמה הקבלות לנסיגה. בהגדרה, יש לסווג תרופה כ- הִתמַכְּרוּת עובדת התפתחות הסובלנות חלה גם באופן יצירתי. סובלנות פירושה שכדי להשיג את אותן השפעות חיוביות, צריך להגדיל את המינון בהתמדה. בטיפול נגד דיכאון התרופה ניתנת במינון ברמה הטיפולית ולא עוד יותר.





.jpg)





.jpg)