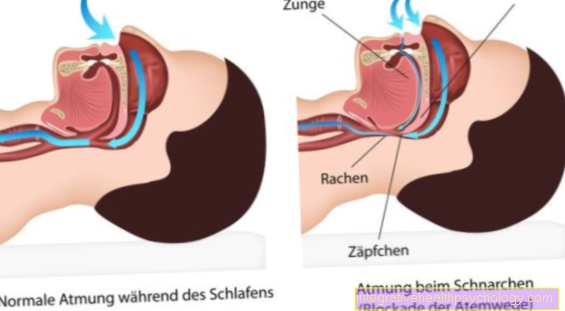
ההרדמה
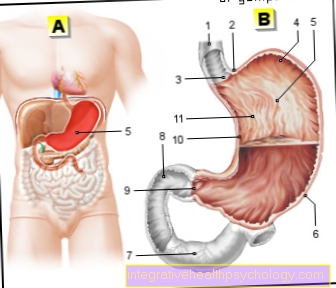
הגדרת הרדמה
הרדמה הינה מצב של חוסר הכרה באופן מלאכותי. ההרדמה נוצרת על ידי מתן תרופות ומשמשת לכך רְפוּאִי ו או אבחון בצע פעולות מבלי לגרום לתחושות כאב.

נוהל הרדמה
תהליך ההרדמה מחולק לשלושה שלבים:
- הכן את המטופל להרדמה
- ביצוע הרדמה
- תתעורר מהרדמה והמעקב.
ההכנה להרדמה (מה שמכונה הרדמה כללית) כוללת גם דיון אותו מבצע הרופא המרדים עם המטופל לפני ההרדמה. זה נועד לחשוף סיכונים אפשריים להרדמה. אלה יכולים למשל מחלות לב קודמות או מחלות ריאות. ערכי דם שונים כמו קרישת הדם ויכולתו של הדם להעביר חמצן (מה שמכונה רמת המוגלובין) נבדקים לפני ההרדמה. חשוב שהמטופל יודיע לרופא המרדים על אלרגיות קיימות. להלן חשיבות מיוחדת: תגובות אלרגיות לתרופות מסוימות (למשל פניצילין), אלרגיות למוצרי סויה ואלרגיות לטלאים. אם תכולת הבטן של המטופל מתרוצצת (מה שנקרא ריפלוקס), למשל בלילה הוא צריך להזכיר גם את זה.
עוד משהו שאולי יעניין אותך: הרדמה כללית לניתוח שן בינה
לפני הניתוח
על מנת להבטיח שינה רגועה והולמת בלילה שלפני הניתוח / הרדמה ניתן להקנות כדור שינה. לרוב זהו בנזודיאזפין כגון תבור (Lorazepam). ניתן ליטול תרופה נוספת מייד (אך לפחות חצי שעה) לפני הניתוח כדי להירגע. זהו גם בנזודיאזפין, לרוב דורמיקום (מידאזולם). גם אם יש להקפיד על איסור קפדני על אכילה, שתייה ועישון לפני הניתוח, ניתן ליטול את הטבליות בכמה לגימות מים.
אם יש חשש מוגזם לניתוח, ניתן לקחת תרופות הומאופתיות מראש גם אם יש צורך בכך להקל על חרדה או להשפיע לטובה על הסיכון לפקקת.
קרא עוד בנושא: תבור אקספיט
הכנה להרדמה
יש לתכנן הרדמה באופן אינדיבידואלי. לצורך כך, דיון מקדים עם הרופא המרדים והמטופל מתקיים בדרך כלל יום לפני הניתוח. יובהר האם קיימות אלרגיות מסוימות או מחלות קודמות והמטופל נודע על הסיכונים. ואז מתחיל התכנון בפועל של המבצע.
הרופא המרדים מחליט על התרופות ומערכת האוורור. זמן קצר לפני ההרדמה מתקיימות שיחות בטיחות, בהן נשאל שוב מידע חשוב ומובטח כי הוא המטופל הנכון והניתוח הנכון.
רק לאחר דיונים אלה מתחילה ההקדמה. ההכנות להרדמה מבוצעות לרוב על ידי אחות (לרוב עם הכשרה מומחית להרדמה ורפואה לטיפול נמרץ). המטרה העיקרית של ההכנה לפני ההרדמה היא ניטור מתמיד של סימנים חיוניים:
ה- EKG שואב ברציפות את פעולות הלב, שרוול לחץ דם בזרוע העליונה מודד את לחץ הדם, קליפ על האצבע נותן משוב רציף על תכולת החמצן בדם.
על מנת להיות מסוגלים להזריק תרופות ונוזלים ישירות לזרם הדם, ראשית יש לנקב וריד על מנת ליצור גישה ורידית קבועה. זה קורה לעתים קרובות בשני האמות
אינדוקציה של הרדמה
אינדוקציה של הרדמה מתארת את ההכנה להרדמה ושמירה על תפקודי הנשימה והמחזור. במהלך הניתוחים, חניכה זו מתרחשת בחדר מול חדר הניתוח ומבוצעת על ידי הרופא המרדים או הרופא המרדים. במקרה חירום, שירות ההצלה יכול לעשות זאת גם ברחוב, אך הדבר קשור לסיכונים גדולים יותר. ראשית כל, ניתנת לחולה גישה ורידית על מנת שניתן יהיה לתת טיפול תרופתי ולחבר בין מסכי הניטור.
הרופא המרדים מעניק בהדרגה את תרופות ההרדמה. המטופל נופל למצב דמדומים ונרדם. ברגע שהנשימה שלך עצירה, הרופא המרדים משתלט על האוורור ומאבטח את דרכי הנשימה עם צינור אוורור בקנה הנשימה. ניתן להמשיך את האוורור על ידי המאוורר. עם סיום ההכנה, נדחף המטופל לחדר הניתוח ומוכן עוד יותר לניתוח.
אינדוקציה של הרדמה מתחילה במתן חמצן טהור, אותו המטופל נושם דרך מסכה למשך מספר דקות. מכיוון שריאות המטופל אינן מתמלאות בחמצן למשך זמן קצר לאחר שנרדם בגלל ההרדמה, מתן חמצן טהור זה משמש כחיץ.
אחד מדבר על חמצן מראש. ראשית, מוזרק משכך כאבים חזק דרך הצינורית תוך ורידית במהלך ההרדמה. זהו אופיואיד, לרוב פנטניל או סופנטניל. ההשפעה באה לידי ביטוי בתחילה על ידי נמנום וישנוניות מסוימים, הנתפסים בדרך כלל כנעימים. לאחר מכן מזריק הרופא המרדים את ההרדמה בפועל (מה שנקרא הִיפּנוֹטִי) - ההרדמה הנפוצה ביותר היא פרופופול. שינה מתרחשת תוך פחות מדקה. הנשימה משתלטת עתה על ידי הרופא המרדים או האחות:
לצורך כך מוזרמים אוויר לריאות באמצעות שקית לחץ דרך מסכת פה ואף. אם אין קשיים עם סוג זה של אוורור, מוזרק מרגיע שרירים. מצד אחד זה מקל על האינטובציה הבאה ובמקרים רבים גם מקלה על התפעול, מכיוון שהשרירים פחות מתוחים. על מנת להיות מסוגלים להבטיח אוורור מכני בזמן ההרדמה למשך הניתוח, יש בדרך כלל שתי דרכים לשאוב אוויר לריאות.
מצד אחד מסיכה כביכול של הגרון, הסוגרת את הכניסה לקנה הנשימה בעזרת טבעת גומי מתנפחת.
מצד שני צינור פלסטיק (מה שנקרא. צינור), המוחדר לקנה הנשימה על ידי אינטובציה. בעוד שמסיכת הגרון היא עדינה יותר בניתוח הרחם, אוורור באמצעות צינור מציע הגנה טובה יותר מפני תכולת הקיבה שזורמת לריאות.
קרא עוד בנושא בכתובת: סוגי הרדמה - מי יש? והרדמת אינטובציה
בזמן הרדמה
לאחר מיקום מוצלח של מסיכת הגרון או האינטובציה, חשוב לשמור על שינה (הרדמה) במהלך הניתוח. למטרה זו, הרדמה מוחלת באופן רציף דרך הצינורית תוך ורידית (גם בעיקר Propofol) או שניתנת ללא הפסקה לריאות דרך הנשימה. במקרה הראשון מדברים על TIVA (הרדמה תוך ורידית מוחלטת), במקרה השני של הרדמת שאיפה. חומרי הרדמה לשאיפה הנפוצים הם Desflurane, Sevoflurane ו איזופלורן. החופש מכאב מובטח על ידי מתן חוזר או רציף של האופיואיד דרך הצינורית תוך ורידית.
במהלך כל תקופת ההרדמה, הרופא המרדים עוקב אחר התפקודים החיוניים של המטופל:
- נְשִׁימָה
- לחץ דם ו
- תפקוד לבבי.
עד כמה ניתן לקבוע את עומק ההרדמה על ידי שליטה על גלי המוח. כאן משתמשים באלקטרודות במצח ובמקדש כדי לגזור את גלי המוח וכך את עומק השינה (מה שמכונה ניטור BIS).
במהלך הסחת ההרדמה המטופל מתחיל לנשום שוב באופן עצמאי. ברגע זה נשלפת הצינור או מסיכת הגרון.
בשעות שלאחר ההרדמה או הניתוח, מנוטרים לחץ דם, רמות חמצן בדם ופעילות הלב. בבית החולים זה קורה בחדר ההחלמה.
הסחת הרדמה
הסחת ההרדמה היא גם תחילתו של שלב ההתעוררות.לרוב התרופות, מספיק לחכות ולהפסיק אספקה נוספת בכדי להפוך את האפקט. הרופא המרדים מתכנן זאת בדרך כלל בזמן שהוא מתבונן בניתוח, כך שההחלמה אורכת זמן קצר בלבד.
חלק מהתרופות ניתנות לכיבוי גם על ידי תרופת נגד. זה עובד עם אופיואידים ומרפי שרירים מסוימים.
כאשר חומר ההרדמה נעלם, הגוף מתחיל לשלוט בהדרגה בתפקודים שלו והנשימה שלו מתחילה. הרופא המרדים מתבונן בכך ומדבר עם המטופל. ברגע שמספיק הנשימה של עצמו, שולף את צינור האוורור, מה שקורה לעתים קרובות בחדר הניתוח. במקרים נדירים, אם אין די בנשימה, יש להציב צינור אוורור חדש.
לאחר מכן מועבר המטופל לחדר ההחלמה, שם מתבצעת בדיקה נוספת של תפקודי הגוף. הרופא המרדים מלווה את הסרת ההרדמה לכל אורכה, כך שהתערבות אפשרית במקרה של סיבוכים. אצל חלק מהמטופלים ההסרה נמשכת זמן רב משמעותית, מכיוון שפירוק התרופות לא עובד באותה מידה עבור כולם.
קרא כאן הכל אודות הנושא: הסחת הרדמה - הליך, משך זמן וסיכונים
זמן ערות
הזמן להתעורר מתחיל כאשר ההרדמה מתנקזת וריכוז התרופה בדם צונח. נשימה עצמאית נכנסת וניתן לפתוח את העיניים שלך על פי בקשה. ברגע שהוצאת צינור האוורור, החולה מובא לחדר ההתאוששות וממשיך להיות במעקב צמוד. ב.
התודעה מתעוררת מעט כבר בחדר הניתוח, אך לוקח כמה שעות להתעורר. ניתן להגיב ישירות בחדר ההחלמה לתופעות לוואי כמו בחילות והקאות, וניתן לזהות בקלות גם סיבוכים חמורים יותר.
לאחר הרדמה כללית, לעיתים קרובות מתרחש בלבול, שמשמש גם להגדרת זמן ההתעוררות. זה מסתיים כאשר האדם הנושא הוא מכוון לחלוטין. המשמעות היא שעל האדם הנוגע בדבר לדעת את שמו האישי, להיות מסוגל להעריך את התאריך ולדעת היכן הוא נמצא. רק כאשר האדם הנוגע בדבר יכול לענות בבטחה על שאלות אלה, הם יועברו למחלקה הרגילה.
ניתוחים גדולים עם תרדמת מלאכותית שלאחר מכן הם יוצאים מן הכלל. חולים אלו מועברים לרוב ישירות ליחידה לטיפול נמרץ ומוצאים רק מההרדמה לאחר שהתייצב בריאותם.
לאחר הרדמה
הרדמה כללית תמיד מפעילה מאמץ רב על הגוף ויש לו כמה תופעות לוואי. תרופות ההרדמה פועלות באופן מרכזי ובכך על המוח. תוצאה שכיחה של הרדמה היא בלבול קל לאחר ההתעוררות. ברוב המקרים זה יקטן לאחר מספר שעות.
אצל חלק מהאנשים שנפגעו, ובמיוחד בקרב קשישים, עלולה להתפתח הזיות לטווח הארוך, מה שבמקרים קיצוניים יכול להוביל לצורך קבוע בטיפול.
אצל ילדים, הבלבול מתבטא לעיתים קרובות בצרחות ובהשתוללות, מכיוון שהם לא יכולים להעריך את המצב. יתרה מזאת, אנשים מתלוננים לעתים קרובות על בחילות והקאות לאחר הרדמה, שכן הגוף מנסה להיפטר מהתרופות ורעלים בדרך כלל נכנסים לגוף דרך מערכת העיכול.
כאן תוכלו ללמוד עוד אודות: הרדמה כללית לילדים
כאבי ראש הם גם תופעת לוואי שכיחה יחסית של הרדמה. בנוסף, אוורור יכול להוביל לכאבי גרון וצרדות, שכן צינור האוורור מגרה את הקרום הרירי ואת מיתרי הקול. ישנם הסובלים מתלוננים על נשירת שיער והפרעות שינה, אותם ניתן לייחס גם לתרופות החזקות. מרבית התוצאות ייפתרו במהירות ללא התערבות נוספת.
קרא עוד על הדברים הבאים כאן: תופעות לוואי של הרדמה כללית
סיכונים וסיבוכי הרדמה
הרבה קרה ברפואה המודרנית מאז החלו הניתוחים הראשונים בהרדמה. עם זאת, שיטות חדשות אינן משנות דבר בעובדה שהרדמה באופן עקרוני אינה מזיקה. מכיוון שלמרות כל האמצעים והפיתוחים המזהירים בעשרות השנים האחרונות, הרדמה נותרה התערבות רפואית בסיכון גבוה, בה לא ניתן לשלול סיכונים וסיבוכים לחלוטין. ברחבי העולם, בתוך המדינות החברות בארגון הבריאות העולמי, מבוצעות מדי שנה כ -230 מיליון ניתוחים באמצעות הרדמה כללית, והמספר עולה. עם כמות הניתוחים המעורבים, סיבוכים בלתי נמנעים.
סיבוכים שיכולים להיות קשורים להרדמה נבדקו במחקרים. מחקר אירופי מצא 0.69 לכל 100,000 מקרי מוות הקשורים ספציפית למדדים הרדמה. הרדמה היא אחד מהמדדים הללו.
קרא עוד בנושא: פחד מפני הרדמה / הרדמה כללית
השפעות
בסך הכל, שיעור התמותה, כלומר שיעור האנשים שמתים בגלל הרדמה, נמוך יחסית. שיעור האנשים שמתים מסיבוכים במהלך הניתוח שאינם נופלים בתחום ההרדמה הוא גבוה בהרבה.
מחקר מארצות הברית מגלה את התפלגות האחוזים של סיבות המוות בקרב חולים. על פי מחקר זה, 46.6% מהסיבה העיקרית למות מהרדמה היא מנת יתר של חומר ההרדמה. ממש מאחור, 42.5% מהתמותה נובעים מתופעות לוואי של הרדמה. על פי המחקר, רק 3.6% מהתמותה קשורים להריון. כאשר מפרשים מספרים אלה, יש לזכור כי הם מצביעים על האמצעים ההרדמיים כסיבת מותו של המטופל. אפילו בקרב חולים קשישים או אנשים הסובלים משלבים רלוונטיים במצב גרוע, מקרי המוות הם בטווח הנמוך (27 / 100,000 - 55 / 100,000).
מלבד מקרי המוות הנדירים, ישנם סיבוכים נוספים שיכולים להופיע בהרדמה כללית.
סיבוכים נדירים של הרדמה הם חבורות או דימומים כבדים, העלולים לנבוע מהזרקת חומרי הרדמה ומחייבים טיפול רפואי. זיהומים הנגרמים על ידי צנתר קיים ואשר יכולים להיות אחראיים להופעה של אלח דם, למשל, הם נדירים ביותר. הדבר נכון גם לגבי נזק עצבי, שעלול להתבטא לאחר הניתוח בצורה של חוסר תחושה, כאב וחוסר יכולת לזוז.
סיבוך שכיח יותר הוא נזק שיכול להיגרם על ידי מיקום במהלך הניתוח. סיבוכים אלה מתבטאים בדרך כלל בצורה של שיתוק זמני ופגיעה קלה בעור, אשר ברוב המקרים מצליחים להידרש לאחר מספר ימים. בדומה לרוב התרופות, לעתים מתרחשות תגובות אלרגיות עם חומרי ההרדמה. אולם בדרך כלל מתרחשות רק תגובות אלרגיות קלות, במקרים נדירים הלם אלרגי, המצריך טיפול רפואי אינטנסיבי.
צרידות, קשיי בליעה ומודעות
סיבוך שכיח לאחר הניתוח הוא צרידות וקושי בבליעה, הנגרמים כתוצאה מאינטובציה ואשר ברוב המקרים נפתרים בעצמם. אינטובציה יכולה גם לפגוע בשיניים ואף לגרום לאובדן שיניים.
סיבוך אחד, שהוא הדאגה העיקרית בקרב אנשים רבים העומדים לעבור הרדמה, הוא שהם עשויים להבחין בניתוח למרות ההרדמה (רפואית: מודעות). מכיוון שלנסיון כזה יכולות להיות השלכות פסיכולוגיות קשות ב 10% -30% מהמקרים, הדאגות אינן מבוססות. עם זאת, התדירות בה תופעה זו מתרחשת נע סביב 0.1% עד 0.15%, שהוא נמוך מאוד.
בסך הכל, סיבוכים מסכני חיים שיכולים להיות קשורים להרדמה הם נדירים להפליא. עם זאת, אפילו עם פעולות ההרדמה המודרניות ביותר, לא ניתן למנוע סיבוכים ובמקרים מסוימים אף להוביל למותו של המטופל. הדבר נובע בין היתר מהעובדה כי בימינו מבוצעים פעולות בחולים אשר ניתן לסווג את מצבם הכללי כעניים עקב מחלות מקבילות קשות. אם יש לך חששות מהצורך בהרדמה כללית לפני ניתוח, יש להזכיר זאת בהתייעצות עם ההרדמה לפני הניתוח.
קרא עוד על הנושאים: תופעות לוואי בהרדמה וסיבוכי הרדמה
תופעות לוואי של הרדמה
תופעות הלוואי של הרדמה יכולות להתבטא בדרכים שונות מאוד ותלויות בגורמים רבים אחרים. אם מתרחשים סיבוכים במהלך או אחרי ניתוח, זה לאו דווקא נובע מההרדמה. הסיכון לסיבוכים בזמן הרדמה מבוסס, בין היתר, על עקב מחלותיו הקודמות של המטופל ועולה עם הגיל. נזקים לאחר ההליך או התמותה שנגרמו על ידי ההרדמה עצמה עומדים על אחוז נמוך מאוד.
ריאות ודרכי הנשימה
בעיות אפשריות שעלולות לצוץ כוללות נשימה. בתחילה, החדרת הגשוש החלול (צינור) לתוך קנה הנשימה קשה כשנפיחות או דימום חוסמים את נוף המבנים. יתרה מזאת, שאיפה כביכול יכולה להתרחש, כלומר חדירת גופים זרים כמו חנק או חלקיקי מזון להקאות בדרכי הנשימה. במקרה כזה, ניתן להעביר אותם מחדש, שפירושם סיכון חריף לחנק עבור המטופל, או לאחר מכן לגרום לדלקת ריאות. עם זאת, לעתים נדירות השאיפה היא קטלנית, שכן גופים זרים שנבלעים מוסרים אנדוסקופית וניתן למנוע דלקת שלאחר מכן באמצעות טיפול אנטיביוטי.
אתה עשוי להתעניין גם בנושא זה: הרדמת מסכות
אם ההרדמה אינה מספיק עמוקה או אם דרכי הנשימה מגורות על ידי האינטובציה יתר על המידה, עלולה להתרחש מה שנקרא ברונכוספזם. השרירים החלקים בקירות קנה הנשימה והסימפונות מתכווצים באופן אינסטינקטיבי, מה שמצמצם את דרכי הנשימה. חולים במחלות ריאה ידועות (למשל אסטמה, COPD) מייצגים קבוצה הנגועה בתדירות גבוהה במיוחד. תרופות מרגיעות שרירים או מרחיבי סימפונות ולחץ אוורור מוגבר מספקים הקלה.
לאחד Laryngospasm זה כאשר שרירי הגרון מתכווצים והגלוטיס סגורים. הנשימה כבר לא אפשרית וההשלכות של מחסור בחמצן מאיימות. סביר להניח כי סיבוך זה יתרחש במהלך הסחת הרדמה, כלומר כאשר מוציאים את הצינור מקנה הנשימה. בעזרת אוורור המסכה ניתן להעניק חמצן, יש להסיר את הפרשת חסימות ובמקרה חירום משתמשים במרפה שרירים שמרפה את שרירי הגרון.
מערכת לב וכלי דם
סיבוכים אפשריים אחרים כוללים את מערכת הלב וכלי הדם. השפעת ההרדמה גורמת בין היתר כלי הדם מתרחבים, מה שעלול לגרום לירידה בלחץ הדם והלב פועם פחות. אמנם עובדה זו אינה חשובה במיוחד למטופל בריא, אולם מטופל מוחלש עם מערכת לב וכלי דם קיימת יכול להגיב עליו מאוד. ירידה מהירה בלחץ הדם מטופלת בנוזלים להגברת נפח הדם ותרופות המצמצמות כלי דם. הפרעות קצב לב שמתרחשות מטופלות בחומרים מתאימים (נוגדי הפרעות קצב) קבוע שוב. מדי פעם אקסטרים-סיסטולים בודדים, כלומר פעימות לב נוספות בקצב רגיל, נרשמים מדי פעם אך אינם מעוררים דאגה. התקפי לב במהלך ההליך נוטים יותר להופיע אצל חולים במחלות לב. במקרה הגרוע ביותר, התוצאה של לחץ כירורגי, מחסור בדם ואספקה לא מספקת של שרירי הלב יכולה להוביל לדום לב, הדורש אמצעי החייאה מיידית. כדי לשמור על סיכון זה נמוך ככל האפשר, מומלץ טיפול תרופתי קודם בחולים שנפצעו בעבר ומעקב לחץ דם קבוע.
בעיות נפשיות
התנאי ממנו חוששים אנשים מסוימים במהלך הניתוח הוא "ערות תוך ניתוחית“ (מוּדָעוּת), בהם לאחר מכן יש למטופל זיכרונות של מילים או משפטים או תחושות כמו כאב, פאניקה או פחד. התדירות נאמדת ב- 0.1-0.2% וברוב המקרים הזיכרונות הקיימים אינם נתפסים כמתחים. הפרעות נפשיות חמורות כתוצאה מחוויה זו מתרחשות רק מדי פעם. הסיכון למצב ערות שכזה מוגבר עם מינון נמוך יותר של חומרי הרדמה בכל מחלות קודמות, הגנה על דרכי הנשימה המורחבת, מתן מרגיעי שרירים, פגם טכני בציוד האחראי, אך גם מצד המטופל התעללות קודמת באלכוהול, סמים או כדורי שינה. על מנת לא לכלול מערכות פיקוח עריות אפשריות, אשר כבר רושמות פעילות מוח חשמלית ויכולת תפיסתית של השמיעה.
תגובה אלרגית
תגובות אלרגיות נחשבות גם לסיבוך אפשרי, אך לעיתים רחוקות הן ממלאות תפקיד. מרפי שרירים הם הגורם השכיח ביותר, אך חומרי הרדמה, אנטיביוטיקה או כפפות לטקס יכולים גם הם לעורר תגובה אלרגית. זה יכול לבוא לידי ביטוי כאודם פשוט של העור, סמפונות מכווצים וזעזוע אנפילקטי עם התמוטטות מערכת הדם כתוצאה מכך. שאר ההליך מוגבל להסרת האלרגן המעורר ומתן נוזלים ותרופות לייצוב המטופל.
בחילה והקאה
סיבוך אימה בהרדמה הוא בחילה והקאות לאחר הרדמה, מכיוון שיש סכנה לשאיפה (שאיפה) להקיא. אם נשאפים רוק או הקאה, בקלות יתפתחו דלקות בדרכי הנשימה ויש לעקוב אחר מטופלים ולטפל בהם. המקרים פחתו בשנים האחרונות בזכות טכניקות ונהלים רפואיים חדשים, אך הם עדיין יכולים להתרחש כיום. שיעורי ההיארעות בשנים האחרונות היו סביב מקרה אחד של שאיפה בניתוחים 2000-3000, כאשר המספר בנשים בהריון ב 1/1000 היה מעט גבוה יותר.
היפרתרמיה ממאירה
סיבוך נדיר מאוד הוא מה שמכונה היפרתרמיה ממאירה. זוהי מחלה תורשתית המופיעה לראשונה כאשר ניתן הרדמה ונחשבת לסכנת חיים. ישנה הפעלת יתר של סיבי השריר, הצורכים אנרגיה באופן לא מבוקר, מה שמוביל בהכרח לעלייה בפחמן דו חמצני, לעליית הטמפרטורה וההחמצה בגוף. תסמינים מקבילים הם שרירים נוקשים, דפיקות לב, וכשל מטבולי ואיברים, מה שמוביל בסופו של דבר למוות. אם יש חשד לנטייה כזו, ניתן לבצע בדיקות לפני כן או לבטל את החומרים המפעילים. במצב חירום, "דנטולין"משומש, שהוריד את התמותה בצורה קיצונית מאוד בשנים האחרונות.
ניתן לתקן מצב מסכן חיים זה רק על ידי הפסקת מיידית של ההרדמה או על ידי החלפת התרופה הסיבתית. אמצעים אחרים כוללים קירור וניטור צמוד של טיפול נמרץ.
קרא עוד על הנושאים: תופעות לוואי של הרדמה ותופעות לוואי של הרדמה כללית
סוגי הרדמה
ניתן להשיג הרדמה כללית בדרכים שונות. סוגי ההרדמה השונים נבדלים בדרך כלל מבחינת התרופות השונות בהן משתמשים. לא כל תרופה מתאימה לכל מטופל ולכל הליך. משך ההליך וסוג ההכרעה מכריעים, מכיוון שישנן תרופות קצרות ופעילות ארוכה.
יש לקחת בחשבון אי-סבילות ואלרגיות אפשריות של המטופל. כשמדובר בסמים למשל, מבדילים בין הרדמת גזים להרדמה תוך ורידית מוחלטת. לא ניתן להשתמש בראשון עם שינוי גנטי מסוים, מכיוון שהדבר יכול להוביל להיפרתרמיה ממאירה. הבחנה נוספת היא סוג האוורור. לפרוצדורות קצרות, לפעמים מספיק אוורור עם מסכה, ואילו להליכים ארוכים יש צורך בצינור אוורור. על כן ניתן לשנות הרדמה כללית עם מנופים רבים ויש לתכנן אותה באופן פרטני, מה שהופך את הסיווג המדויק לסוגים כמעט בלתי אפשרי. זה הופך את הרדמת החירום למסוכנת כל כך מכיוון שתכנון אינו יכול להתקיים.
הרדמה
הרדמה מורכבת משלושה סוגים שונים של תרופות, שכן יש לשלוט על שלוש תפקודי גוף עיקריים. פונקציות אלה הן תודעה, תפיסת כאב ותפקוד שרירים.
קבוצת התרופות הראשונה היא כדורי שינה או תרופות הרגעה, אשר מכבות את התודעה. אלה כוללים, למשל, פרופופול, תיאופנטל ואטומידאט.
הקבוצה השנייה הם האופיואידים, שמכבים את תחושת הכאב. אלה כוללים פנטניל או קטמין, שהם בעלי השפעה חזקה בהרבה ממורפין.
קבוצת התרופות האחרונה היא מרגיעי השרירים.אלה אמורים לכבות את השימוש שלך בשרירים כך שאוורור ותנועה של השרירים מבחוץ עובדים טוב יותר. דוגמאות להרפיית שרירים הן succinylcholine או rocuronium.
מרבית תרופות ההרדמה ניתנות ישירות דרך הדם, אך ניתן להשתמש גם בגזי הרדמה. גזי ההרדמה הידועים ביותר הם sevoflurane או isoflurane.
במהלך ההרדמה הרופא המרדים יכול לשלוט בתפקודי הדם בעזרת תרופות. לא כל תרופת הרדמה מתאימה לכל מטופל ולכל הליך ולכן הרופא המרדים צריך לתכנן הרדמה באופן אינדיבידואלי. לכן בהרדמת חירום יש סיכונים גדולים משמעותית מההתערבות המתוכננת.
הרדמה עם פרופופול
פרופופול הוא אחד מכדורי השינה והרגעה הרגעה החזקות ולכן ניתן להשתמש בהם כדי לכבות את התודעה. הפרופופול הוא מהפנט בלעדי ואין לו השפעה על תחושת הכאב.
ההשפעה מתרחשת מהר מאוד ומחצית החיים בדם היא קצרה, מה שאומר שאפשר לבצע הרדמה עד לרגע. תופעות לוואי חמורות הן נדירות. הריון או אלרגיה לסויה הם סיבות להדרה מהשימוש בפרופופול. יש להקפיד במיוחד על ילדים.
קראו עוד בנושא: הרדמה קצרה עם פרופופול
הרדמת CO2
בהרדמת CO2 אין פירושו בדרך כלל הרדמה במובן הקלאסי, שיוזמת רופא מרדים, אלא חוסר הכרה עמוק בגלל יותר מדי CO2 בדם. זה יכול להגיע מתהליכים של הגוף עצמו כמו גם מהשפעות חיצוניות.
הרדמה של CO2 באמצעות CO2 משל עצמו של הגוף יכולה לנבוע מהרעלה בתרופות או תרופות, אך גם מפגיעה בחזה או מעודף משקל יתר. המשותף לשלושת הגורמים הללו הוא ירידה בנשימה וכך הצטברות של CO2 בדם. סיבה נוספת היא אוורור מלאכותי מבוקר בצורה גרועה. זה יכול להיגרם על ידי מנגנוני ויסות שונים בגוף, המשפיעים על האוורור באופן לא רצוי.
האחוז הגבוה של החמצן בפרט יכול להשפיע על פליטת CO2 של הגוף באמצעות מערכות שונות. הרעלת CO2 חיצונית יכולה להתרחש כתוצאה מתאונות. דוגמאות לכך הן הצטברות של CO2 במרתפי תסיסה או ממגורות. הרדמה CO2 ממוקדת אינה משמשת ברפואה והיא ידועה רק משחיטת בעלי חיים.
גז הרדמה
גזי הרדמה, הידועים גם מבחינה רפואית כחומרי הרדמה לשאיפה, משמשים להשראה ושמירה על הרדמה כללית. מטרת התרופות הללו היא לכבות את התודעה, תפיסת הכאב, מנגנוני רפלקס והרפיית שרירים. השפעה נוספת של גזי ההרדמה היא פער זיכרון שנוצר במכוון לגבי כל מה שקורה במהלך מתן הגזים (אמנזיה).
ישנם כמה חומרים שונים המשמשים כגז הרדמה בגרמניה. ניתן להבחין בין שתי קבוצות של חומרים, הנבדלים זה מזה במצבם הגופני בטמפרטורת החדר. קסנון ותחמוצת החנקן הם גזים בטמפרטורת החדר, ואילו חומרי ההרדמה הנדיפים הם במצב נוזלי ויש להעביר אותם באמצעות מאדה. הסוכנים הרגילים בקבוצת חומרים זו הם איזופלורן, סוופרלרן ודספלורן.
השפעתו של גז הרדמה יכולה להתבסס על רמה גבוהה של כריכה לחומרים שומניים (ליפופיליות). באופן זה, הגזים יכולים לעבור בקלות לדם לאחר השאיפה וניתן לשלוט בריכוזם בצורה מבוקרת. הגזים מצטברים בעיקר ברקמות שומניות כמו המוח. זהו יתרון מכיוון שהמנגנונים המודעים לפיקוח נשלטים משם וגז ההרדמה נכנס לתוקף במהירות. מנגנון הפעולה המדויק של גז הרדמה אינו מובן לחלוטין. עם זאת, תגובות על דפנות התא ובערוצי יון נידונות וחשודים.
בהרדמה מודרנית משתמשים לרוב בהרדמות שונות על מנת למזער את תופעות הלוואי של חומר אחד מתרופה אחרת.
לא ניתן להכליל את תופעות הלוואי של גז הרדמה, מכיוון שאלו שונות מחומר פעיל לחומר פעיל. עם זאת, כל המשותפים משותפים לכך שהם עלולים לגרום להתפתחות מטבולית מסכנת חיים עם עלייה נלווית בטמפרטורת הגוף (היפרתרמיה ממאירה) כתופעת לוואי. למרות הנדירות של תופעת לוואי זו, זהו סיבוך איום מאוד של כל הרדמה בהרדמת שאיפה. תופעות לוואי אחרות הן הנזק התלוי במינון בשריר הלב, בכלי הדם ובדרכי הנשימה. נזק לכבד יכול להיגרם גם כתוצאה מחיסול בכבד.
הגז ההרדמה מסולק מהגוף על ידי נשיפת הגז לאחר סיום הניתוח וניתן להעיר את המטופל שוב.
הרדמה אצל רופא השיניים
גם להרדמה והרדמה יש תפקיד חשוב ברפואת השיניים. במקרה של התערבויות גדולות יותר, שעשויות לחרוג גם מטיפולי שיניים פרטניים, יש להשתמש בהליכים מתאימים להבטחת חופש מכאב. הצורך בהרדמה יכול להינתן גם על ידי מטופלים חרדים מאוד שאינם רוצים לעבור בדיקת שיניים או טיפולים קלים תוך הכרה מלאה. ישנם סוגים שונים של הרדמה דנטלית. באיזה מאלה משתמשים נקבע על ידי ההליך הקרוב, ובמידת האפשר, בקשת המטופל. הבחנה רחבה נעשית בין הרדמה מקומית, הרדמת שטח, הרגעה והרדמה כללית.
הרדמה מקומית
היישום הנפוץ ביותר אצל רופא השיניים הוא הרדמה מקומית. זהו הרדמה מקומית המתרחשת באזור קצות העצבים ואינה משפיעה על התודעה. ההרדמה מוזרקת למיקום הרצוי בעזרת מזרק. בתוך הרדמה מקומית, מבדילים בין הרדמת הסתננות לבין הרדמת הולכה. הרדמה אינטרלגמנטרית ותוך-שרירית כפופה.
בהרדמת הסתננות מוזרק התמיסה בסמוך לשורש השן או מתחת לקרום הרירי. באופן זה, שיניים בודדות, העצם שמסביב והעור שמונח, למשל רירית הפה או עור הפנים. וריאנט זה משמש במיוחד בלסת העליונה.
הרדמת הולכה
הרדמת מעגלים היא בחירה פופולרית באזור הלסת התחתונה. ההרדמה המקומית ממוקמת קרוב לגזע העצב על מנת להפוך את כל אזור האספקה של העצב הזה לבלתי רגיש לכאב. בלסת התחתונה זה משפיע לרוב על "עצב נוירוני נחותr “, שתורגם באופן רופף כעצב שיני הלסת התחתונה. באופן אנלוגי לזה, עצב מקסילרי (מה שנקרא) (עצב מקסילרי) מושפעים.
אם יש להרדים רק שן אחת, ניתן לעשות זאת בעזרת האמור לעיל שיטה אינטראגמנטרית. במקרה זה, התרופה מוחדרת ישירות למנגנון האחיזה של השן בשורש, וכביכול, מוצאת את דרכה דרך העצם עד קצה השורש. הרקמה שמסביב נחסכת.
פנים-אוססיים, כלומר בעצמות שבין שני שורשי שיניים, לעתים נדירות ניתן הרדמה מקומית בימינו, מכיוון שהסיכון המוגבר לזיהום והזמינות של חלופות טובות יותר מדברות נגדו.
הרדמת שטח
הרדמת שטח פחות פולשנית. בצורה של תמיסות שטיפה, משחות או תרסיסים, רק הרירית הפה השטחית מנוכרת. שיטה זו יכולה להיות שימושית בכדי להפחית את כאבי הפונקציה של זריקה אפשרית לאחר מכן, המצוינת במיוחד אצל ילדים, או לטיפולים קלים בחניכיים.
הַרגָעָה
אלטרנטיבה נוספת היא הרגעה. המטופל מטופל בחומרים מרגיעים (מַרגִיעַ) בעיקר בשילוב עם משככי כאבים (הרגעה משכך כאבים) מוכנס לשינה של דמדומים בה הוא לא חש פחד ולא כאב. ההנהלה (יישום) מתרחש דרך ורידים למחזור הדם (תוֹך וְרִידִי). עם זאת, להרגעה יש השפעה רגילה ופוטנציאל לתלות בטווח הרחוק. בנוסף, יש לצפות לחוסר יכולת לנהוג לאחר הרגעה. לעומת זאת, הרדמה כללית מורכבת הרבה יותר וטומנת בחובה סיכונים גדולים יותר. על המטופל להיות מאוורר באופן מלאכותי ולמעקב מתמיד במהלך ההליך. שלב ההחלמה לאחר הרדמה כללית ארוך יותר ותופעות לוואי כמו בחילות והקאות אינן נדירות. הזמן שלאחר הטיפול, בו עליכם להימנע מאכילה ושתייה, תלוי בסופו של דבר בהליך עצמו ובצורת ההרדמה שנבחרה. אמצעי זהירות זה נועד להגן על חלל הפה מפני פגיעה ולמנוע בליעת חלקיקי מזון או נוזלים.
קרא עוד בנושא: הרדמה מקומית ברפואת שיניים
שיני בינה
הרדמה כללית אינה הכרחית לחלוטין בעת הסרת שיני הבינה. הרצון להרדמה כללית נגרם לרוב מפחד, אך כל הרדמה כללית מציעה סיכונים גדולים שאינם מידתיים.
בנוסף לסיכונים הרגילים, הסיכון להזרמת זרימה חוזרת עולה מכיוון שבניגוד להרדמה מקומית, לא ניתן להשתמש בתרופות נגד הכלי הדם. יתרון אחד בהרדמה הוא היכולת להסיר את כל ארבע השיניים בניתוח אחד. ההחלטה הסופית לגבי סוג ההרדמה צריכה להתקבל במשותף על ידי הרופא המרדים והמטופל.
תוכלו ללמוד עוד על הנושא כאן:
- משוך שן בינה בהרדמה כללית
- הרדמה אצל רופא השיניים
הרדמה אצל ילדים
בגרמניה, ילדים עד גיל 14 עשויים להרדים רק בהסכמת הוריהם. בין הגילאים 14-18, ילדים יכולים להחליט באופן עצמאי אם יש להם הרדמה או לא, ובלבד שלרופא המטפל אין ספק לגבי בגרותו של הילד. מכיוון שלא ניתן לראות בילדים "מבוגרים קטנים" מבחינה רפואית, ישנם מספר תכונות מיוחדות שיש לקחת בחשבון בעת השימוש בהרדמה. בנוסף, נבדלת בין שלוש קבוצות משנה: פגים, ילודים ותינוקות וכן פעוטות, ילדי בית ספר ומתבגרים. על הרופא המרדים להתאים את מכשיריו ואת מינון הסמים לתכונות הפיזיות. לדוגמא, ריאות קטנות יותר ודרכי אוויר צרות, תפוקת לב נמוכה ותקופת שמירה ארוכה יותר לטיפול תרופתי בגוף כתוצאה מתפקודי הכבד והכליות התחתונים. במקרה של תינוקות בפרט, משתמשים גם בכריות התחממות ושמיכות או במנורות חום, מכיוון שאלו מתקררים די במהירות בטמפרטורת החדר.
קרא עוד בנושא: הרדמה אצל ילדים
הכנה
ילדים צריכים גם לצום לפני הרדמה, כלומר אסור לצריכת המזון האחרונה להיות פחות משש שעות, צריכת הנוזלים האחרונה לפני לא פחות משעתיים. ניתן להניק תינוקות עד 4 שעות לפני כן. במקרה שלא ניתנת הפיכחון, יש את "אינדוקציה רצף מהירה"(RSI). תהליכי אינדוקציה להרדמה תוך ורידית משתנים במטרה לתהליך מהיר יותר על מנת לשמור על הסיכון לחנק על תוכן הקיבה נמוך ככל האפשר. אם נחוץ ניתן להסיר שאריות דרך צינור קיבה. בילדים, בנוסף למתן החמצן הקודם (קדם חמצן) אוורור קל בין הרפיה של שרירים באמצעות מה שמכונה מרגיעים לבין החדרת צינור האוורור לאחר מכןצִנרוּר) מומלץ כשילדים הופכים למחסור בחמצן מוקדם יותר מבוגרים.
אינדוקציה של הרדמה
אינדוקציה לשאיפה היא צורה פופולרית לילדים צעירים. הילד נושם את ההרדמה (למשל Sevoflurane) דרך מסיכה, נרדמת ורק אז ניתן להכניס לתוכה צינורית ורידית שוכנת ללא כאבים. שיטה זו הופכת להיות מסוכנת אם מתעוררים סיבוכים בשלב השינה ועדיין אין גישה ורידית דרכה ניתן לתת תרופות במהירות. לחילופין, אינדוקציה תוך ורידית (למשל עם פרופופול), המומלצת לילדים מגיל 7 או במשקל של 25 ק"ג. על ידי קהור אתר הניקוב לפני כן (לידוקאין / טיח המכיל פרילוקאין או משחה) החדרת הקנולה צריכה לעבור בצורה חלקה. אינדוקציה של פי הטבעת יכולה לשמש לילדים קטנים מאוד וחרדים במיוחד. התרופה (מטההקסיטל) מוחדרת לחלחולת של הילד. ברגע שהילד הגיע לשינה, ניתן להמשיך את ההרדמה בדרכים אחרות. ישנה גם אפשרות של אינדוקציה של האף או הרחם. במקרה של אינדוקציה להרדמת האף, התרופה מוחדרת דרך האף על ידי מזרקים או מרסמים, מה שמבטיח אפקט מהיר ואמין. במקרה השני, החומר הפעיל מוזרק ישירות לשריר. בימינו שיטה זו היא חריג למדי והיא משמשת בעיקר ברפואת חירום.
אם ההרדמה החלה בהצלחה, מוזרק מרגיע שרירים באופן מקביל לחולים בוגרים, שמרפה את השרירים ומונע הפעלת רפלקסים מגנים כמו שיעול, חנק והקאה בזמן שמאובטח דרכי הנשימה (צִנרוּר).
הרדמה במהלך גסטרוסקופיה
הרדמה כללית גם אינה הכרחית לחלוטין לגסטרוסקופיה. לחלופין, ניתן לתת לאדם תרופת הרגעה חזקה והגרון מרדים באמצעות תרסיס. עבור אנשים חרדים מאוד או שאינם יכולים לעבוד כראוי, כמו ילדים, הרדמה כללית יכולה להיות מועילה או אפילו נחוצה. גם כאן יש לשקול את הסיכונים בהרדמה כללית מול התועלות.
הרדמה וכדור
בעיקרון, אין סכנות מהגלולה עם הרדמה כללית, אך לתרופות רבות יש השפעה על יעילות הגלולה. מכיוון שמשתמשים בתרופות רבות ושונות בהרדמה כללית, לא ניתן לענות על שאלה זו באופן כללי.
מכיוון שאולי לא מובטח אמצעי מניעה בטוח, יש להשתמש באמצעי מניעה נוספים בשבועות הראשונים שלאחר הרדמה. על מנת להבהיר את המקרה הפרטני, יש לפנות לרופא המטפל.
הרדמה למרות הצטננות
הצטננות קלה בדרך כלל אינה מהווה מכשול להרדמה כללית, אך על הרופא המרדים להחליט על כל מקרה לגופו. במקרה של שיעול, יש להבהיר האם ניתן להבטיח אוורור במהלך ההרדמה. יש לשקול האם הסיכון המוגבר באוורור חמור יותר מדחיית הפעולה.
עלייה קלה בטמפרטורת הגוף אינה מייצגת אוטומטית מכשול, אך יש לחפש את הגורם לעליית הטמפרטורה. גם כאן יש לשקול האם הגוף יכול לעמוד בלחץ הנוסף של הרדמה כללית והאם הגיוני לדחות את הניתוח.
אם יש לך חום, עליך לבצע רק פעולות שלא ניתן לדחות, מכיוון שהגוף כבר נמצא תחת לחץ רב. במקרה של הצטננות, השאלה אם יש צורך לדחות את זה היא תמיד החלטה אינדיבידואלית.
גלה עוד על הנושא: הרדמה למרות הצטננות
הֵרָיוֹן
במהלך ההיריון, יש להשתמש בהרדמה רק לצורך הכרחי לחלוטין בלתי הפיך התערבויות עולות בסימן שאלה. יש ליידע את הרופא המרדים האחראי על הריון אפשרי או קיים כחלק מכל הליך הרדמה ולהסביר למטופל את הסיכונים והסיבוכים האפשריים. הבחנה בסיסית נעשית בין הצורך בהרדמה התערבויות גניקולוגיותכמו למשל מְיַלְדוּת, או בשביל ניתוחים לא גינקולוגיים עקב מחלות קודמות. למעט הראשון 2-3 שבועות של הריון (SSW) השימוש בחומרי הרדמה הוא קריטי במיוחד עבור הילד עד השבוע ה -16 להריון.
ישנם כמה שינויים גופניים אשר יש לקחת בחשבון בהליך ההרדמה בחולה בהריון. לדוגמה, אישה בהריון מגישה בקשה אף פעם לא מפוכחוזו הסיבה שאוורור מסופק רק באמצעות צינור אינטובציה ולא באמצעות א מסכת אוורור ניתן לעשות כדי למנוע בליעת קיא (שְׁאִיפָה) למנוע. בנוסף, יש לציין כי תרופות הרדמה מתחילות לעבוד מוקדם יותר ויורדות בהשפעתן במהירות רבה יותר כאשר מרוקנים את ההרדמה. שמירה על דרכי הנשימה יכולה להיות קשה יותר מכיוון שהריריות אצל נשים בהריון מסופקות טוב יותר עם דם ופגיעות קלות גורמות לדימום כבד יותר. א אספקת חמצן נאותה חיוני גם לאם ולילד, לפיו אספקת יתר יכולה להזיק גם מכיוון שמסר החמצן לילד נפגע.
בנוסף קרישיות הדם הגדיל את הסיכון עבור פַּקֶקֶת אוֹ אמבוליזמים מוּרָם. הילד חשוף גם לתרופות נרחב ברחם, מכיוון שאלו עוברים דרך שִׁליָה וחבל הטבור נכנס לזרם הדם של העובר.כמו הרדמה כללית, הסיכונים לסיבוכים במהלך ההיריון הם הפלות או לידות מוקדמות גדל מעט בעוד א מחשב כף יד (הרדמה אפידוראלית) המשמש לעתים קרובות ללידה ללא כאבים ובדרך כלל נסבל היטב. סיבוכים שיכולים להופיע במהלך אפידורל כוללים יותר פתאום ירידה בלחץ הדם, חום אוֹ כאב ראש בימים שלאחר מכן על ידי גירוי של קרומי המוח בתעלת השדרה. ניתן ליפול את ירידת לחץ הדם על ידי חליטות, המגדילות את נפח הדם במחזור הדם. על חומרים מכווצים לכלי הדם (וזופרסורים) יש להימנע, מכיוון שאלו מפחיתים את זרימת הדם לרחם וכך יכולים לפגוע בילד.
הרדמה למשחק מעיים
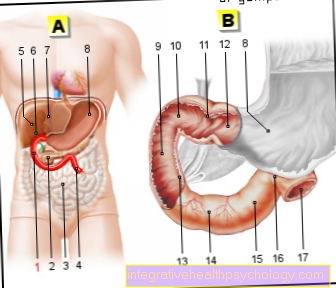
קולונוסקופיה (קולונוסקופיה) משמש לרוב בשיטות רפואיות מיוחדות (גסטרואנטרולוג) או על בסיס אשפוז בבית החולים. במהלך הבדיקה מוחדר אנדוסקופ מטלטל לתוך פי הטבעת ומשם דוחף לאורך המעי אל המעבר אל המעי הדק.
הליך זה קשור בדרך כלל למעט כאבים, אך לעיתים קרובות התקדמות המכשיר לא נוחה. לכן, אם תרצה, יתכן וניתן לחולה תרופת הרגעה (למשל. מידאזולם) ניתנת לרוב בשילוב עם משכך כאבים כמו טרמדול באמצעות זריקה. שילוב זה מכונה סדציה משכך כאבים. זה מתבטא כסוג של שנת דמדומים, שבמהלכה, בין היתר, בניגוד להרדמה, אין צורך באוורור חיצוני. מה שמכונה כיום הרדמה קצרה עם פרופופול.
הבדיקה נחשבת לרוב כבטוחה ולא מזיקה. עם זאת ראוי להזכיר כי הבחירה בסדציה או הרדמה לפני קולונוסקופיה מעלה משמעותית את הסיכון לסיבוכים, למרות מעקב קפדני אחר פרמטרים חיוניים כביכול (למשל. דופק, רווי חמצן, לחץ דם) על ידי הצוות הרפואי. אם התרופה המשמשת נסבלת בצורה גרועה, לרוב יש לכך השפעה על מערכת הלב וכלי הדם ועל הריאות. על כן אין לקבל את ההחלטה להשתמש בהרדמה במהלך הקולונוסקופיה, וניתן עדיין לקבל אותה במהלך הבדיקה.
קרא עוד בנושא: הרדמה לקולונוסקופיה