דיאליזה
כללי
דיאליזה היא אחת מַנגָנוֹן שיטה לטיפול במחלות או תסמינים מסוימים בהם כליות של הגוף לא יכול לבצע את עבודתו כראוי או בכלל או שהמטופל כבר לא סובל מכליה.
באופן עקרוני, עם כל הווריאציות בהן נעשה שימוש, כל הדם של החולה מועבר דרך סוג של פילטר, משוחרר ממזהמים ומים עודפים ואז מוחזר לגוף במצב מטוהר - ומכאן המילה נרדפת פופולרית לדיאליזה: שטיפת דם. ברוב המקרים מדובר אפוא בטיפול בתחליפי כליות עקב אי ספיקת כליות סופנית. הדיאליזה הראשונה על אנשים חולים, שתואמת את העיקרון של ימינו, בוצעה בגרייסן בשנת 1924. הטכנולוגיה הפכה נגישה לקהל הרחב מסביב 1945 והיא הייתה נתונה להתפתחות מתמדת מאז עם מספר גדל והולך של תחומי יישום. בימינו דיאליזה היא עמוד התווך בטיפול בטיפול בהחלפת כליות, כך שבשנת 2010 היו בגרמניה כ -70,000 חולים הזקוקים לצמיתות לדיאליזה, והמגמה עולה.
תפקודי הכליה
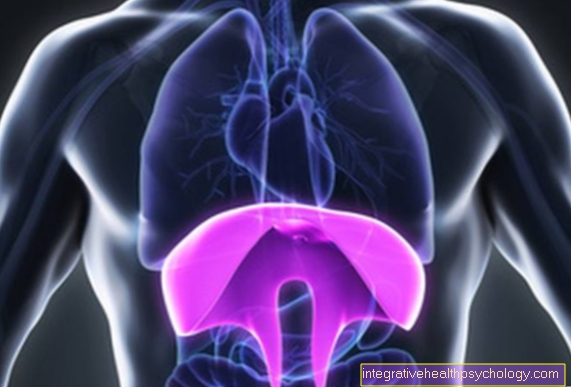
הכליה, שלכל אדם בדרך כלל יש שתיים, היא אחד האיברים החשובים בגוף, שבלעדיה אדם לא יוכל לחיות. לא זו בלבד שהוא מסדיר את איזון המים בגוף באמצעות הפרשת השתן. בנוסף, הוא מסנן מזהמים מהדם שהגוף אינו יכול להתפרק וממלא תפקיד מכריע בשמירה על הרכב האלקטרוליטים של הדם, כלומר המלחים והיונים המומסים. בנוסף, הורמונים כמו אפו (אריתרופויטין), שחשוב לייצור הדם וכדאי שיהיה ידוע לרוב ממנו לרכוב על אופניים ערך חומציות מוסדר. ה- pH הוא מדד ליחס של חומצות כימיות ו בסיסים בדם, שיש לשמור קבוע בגבולות צרים. הכליות ממלאות גם תפקיד מכריע בוויסות לחץ הדם. זה מראה על חשיבותו של איבר זה ובכך דיאליזה כאופציה טיפולית חשובה.
תחומי יישום

כאשר משתמשים בטיפול דיאליטי, יש לעבור בין חַד תלונות ו כְּרוֹנִי יש להבחין במחלות. בתחום האירועים החריפים, הדיאליזה מתאימה לשיקום מהיר של פונקציות חיוניות. תחומי היישום העיקריים כאן הם זה אי ספיקת כליות חריפה או התייבשות חמורה, לא תרופתית ואקוטית הַרעָלָה. עם זאת, הדיאליזה היא בעלת הרלוונטיות הגדולה ביותר כמכשיר החשוב ביותר של טיפול החלפת כליות. הדבר משמש תמיד כאשר הכליות עצמן אינן יכולות עוד לבצע את המשימות שהוטלו עליהן או אינן יכולות עוד לבצע אותן כראוי. מצד אחד זה קורה כאשר הכליות כבר לא נוכחות, למשל כחלק מא טיפול בגידוליםשם היה צריך להסיר את שתי הכליות. שנית, עם זאת, לרוב המוחלט של חולי הדיאליזה יש אחד אי ספיקת כליות כרוניתכְּלוֹמַר הכליות עובדות בצורה גרועה מדי. בשני המקרים, המשימות לעיל יבוצעו על ידי מכונת דיאליזה מְקוּבָּל. במקרים נדירים ניתן דיאליזה גם לאחת מחלת כבד לשימוש.
פונקציונליות
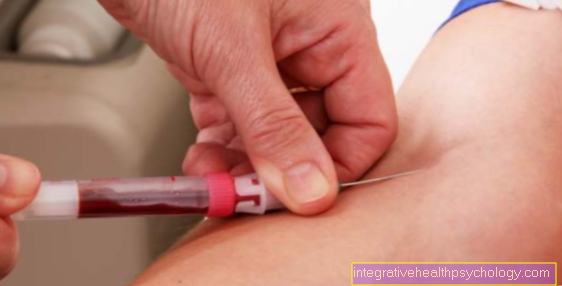
בדרך כלל הופך להיות חוץ גופית, דיאליזה מחוץ לגוף מא תוך-תאגידילהבחין בדיאליזה רצה בגוף. מרבית המקרים הם טיפולים חוץ גופיים. כאן המטופל מחובר למכונת הדיאליזה החיצונית, שעושה לאחר מכן את שטיפת הדם.
ישנם מספר עקרונות טכניים לשטיפת הדם. המשותף לכל השיטות הוא שיש ליצור תחילה גישה לדם של המטופל. זה נעשה באמצעות צנתרים (סוג של צינור דק) (חריף) או תריסי דיאליזה (כרוניים). הקטטר המשמש לעתים קרובות בדיאליזה חריפה הוא צנתר שלדון, המספק גישה לורידים היקפיים גדולים בצוואר או במפשעה ובכך מאפשר לזרום דם אל מכונת הדיאליזה וממנה. אם מטופל תלוי בדיאליזה למשך זמן רב או למשך זמן רב, הגיוני ליצור גישה קבועה בצורה של שאנט עורקי. בדרך כלל ממוקם על הזרוע, אחד משני עורקי האמה מחובר ישירות לווריד השכן בפעולה כירורגית קטנה כך שדם עורקי זורם לווריד זה (מה שמכונה פיסטולה של Cimino). ניתן לזהות סוג זה של שאנט בכך שהוריד באזור הנגוע מתרחב גדול וקל כל כך לנקב אותו. אתה יכול להרגיש את זרימת הדם בשוונט בידך החשופה, ולפעמים אתה יכול לשמוע רעש קול.
לאחר מכן נעשות שתי כניסות לשאנט הזה: האחת מובילה דם למכונת הדיאליזה, השנייה לוקחת את הדם הניקוי ומזינה אותו חזרה לגוף. הצעדים לניקוי הדם מתקיימים אז במכונת הדיאליזה המחוברת. בנוסף, למכונת הדיאליזה המודרנית מספר פילטרים, למשל למנוע בועות בועות בגז להיווצר בדם, מה שעלול להוביל לסיבוכים. ניתן גם לתת תרופות במהלך דיאליזה באמצעות נקודות הזרקה נוספות. לב המכשיר, שהוא בדרך כלל בגודל של שידה קטנה, הוא תמיד קרום למחצה. המשמעות היא שמבנה קרום שיש בו נקבוביות מיקרוסקופיות רבות ולכן הוא חדיר למחצה: מים, יונים וחלקיקים קטנים יותר כמו המזהמים הבלתי רצויים יכולים לעבור בקרום. הנקבוביות קטנות מדי לחלקיקים גדולים יותר המומסים בדם והם נשארים בדם. מעל לכל, זה כולל תאי דם (תאי דם אדומים, לבנים וטסיות דם) או חלבונים חיוניים שלא תרצו לסנן.
שני מנגנונים חשובים ישירות על הממברנה, המשמשים לטיהור הדם ובכך קובעים את הגרסאות האפשריות לביצוע דיאליזה: המודיאליזה והמפילטרציה (יוונית: Haima = דם). המודיאליזה מבוססת על העיקרון של אוסמוזה. הוא מתאר את התנהגות החלקיקים המומסים במים, במקרה זה בדם, כדי להתפלל באופן שווה על קרום חצי-חלקי לאורך הבדלי ריכוז משני צידי הממברנה. כדי להשתמש באפקט זה בפועל, אתה זקוק לפיתרון ספציפי לדיאליזה מוצלחת, הדיאליזה, שנמצאת בצד אחד של הממברנה.
הדם של המטופל נשאב מהצד השני. הרכב הדיאליזאט מותאם באופן מדויק לצרכיו של המטופל ובכך מאפשר חילופי חומרים בקלות בין שליטה לדם ודיאליזה לאורך הממברנה.
דוגמא: אם יש יותר מדי אשלגן בדם של המטופל, דיאליאט עם ריכוז נמוך של אשלגן נבחר כך שבמהלך הדיאליזה עודפי יוני האשלגן נודדים דרך הממברנה מהדם עד להגיע לערך הרצוי. בדרך זו ניתן לווסת את כל החומרים שיכולים לעבור דרך הממברנה למעלה או למטה. עודפי מים, המובילים לבצקת, ניתנים גם הם לסגת מהגוף בדרך זו. לעומת זאת המופילטרציה היא בעצם אותו מבנה בתוך המכשיר, אולם כאן הבדל בריכוז אינו אחראי להחלפת חומרים. במקום זאת משאבה יוצרת לחץ שלילי קל על הממברנה למחצה, כך שמים וחומרים מומסים נסוגים ברציפות.
שתי השיטות מציעות אפשרות למטב את תוצאת הדיאליזה על ידי הוספת החומרים או הנוזלים הרצויים ממכונת הדיאליזה לדם. שילוב של שני העקרונות משמש גם בתרגול ומכונה המודיפילטרציה. עד לנקודה זו תואר העיקרון הטיפוסי, המשמש בתדירות גבוהה בהרבה של דיאליזה חוץ-גופית. כאשר לעיתים רחוקות משתמשים בדיאליזה תוך-גופית, מושתלים צינור מתחת לדופן הבטן של המטופל ושוטפים בתמיסות. עם זאת כאן, הצפק של הגוף עצמו, השוכן על פנים דופן הבטן, משמש כממברנה. אחד מדבר על דיאליזה צפקית.
ביצוע
מהמועד בו המטופל סובל מתפקוד כליתי לקוי וכך דורש דיאליזה מבוסס על התמונה הקלינית של המטופל יחד עם מסוימים ערכי מעבדה בְּהֶחלֵט. זהו ערך הקשור היטב לתפקוד הכליות קריאטינין. עם זאת, אין די בהעלאת ערך זה בכדי בהחלט להצדיק את תחילת הדיאליזה. כערך כליה חשוב ומשמעותי יותר, קצב סינון גלומרולרי (GFR) בשימוש. זהו מדד לכמה טוב הכליות מסוגלות לסנן את הדם ובכך לנקות אותו. הערך הרגיל של ה- GFR למבוגרים צעירים הוא 100-120 מ"ל / דקה.
ערך זה באופן טבעי יורד בהתמדה עם הגיל. עם זאת, בערך 10-15 מיליליטר / דקה חולשת הכליות הכרונית כה חמורה, עד שלא ניתן עוד להימנע מדיאליזה קבועה. בנוסף, אירועים חריפים בהקשר למצב חירום כמו אי ספיקת כליות חריפה אוֹ הַרעָלָה תצוגות לדיאליזה. ביישום המעשי של דיאליזה קבועה, כלומר עם חולי דיאליזה קלאסית, קיימות שתי אפשרויות: דיאליזה חוץ-ארצית או דיאליזה ביתית. לחולי דיאליזה מחוץ לחולים ניתנת תוכנית דיאליזה בתחילת הטיפול הקובעת את תאריכי הדיאליזה בשבוע.
תוכנית פופולרית ושימושית תהיה לוח הזמנים לדיאליזה בימים שני-רביעי-שישי, למשל. לשם כך המטופל צריך ללכת למקום מתאים לפחות שלוש פעמים בשבוע. בתי חולים יכולים לבצע דיאליזה על בסיס אשפוז, אך ישנם גם מקומות רבים מרכזי דיאליזההמתמחים בטיפול בקבוצת חולים זו. כאן יותר ויותר מוצעת ההתפתחות האחרונה בדיאליזה לילית, במהלכה המטופל יכול לישון. המטרה היא להשפיע על חיי היומיום של מי שנפגעים כמה שפחות. הפעלת דיאליזה נמשכת בממוצע 5-6 שעות. פרמטרים כלליים כמו לחץ דם, משקל גוף וערכי מעבדה נרשמים לפני כל מפגש דיאליזה. ואז השוק מנוקב בשני קנולות והדם מנקה. ואז החולים חוזרים הביתה.
חולה דיאליזה מבחין לעתים קרובות בתנודות משמעותיות במצב רוחו בין מחזורים. רוב האנשים מרגישים הרבה יותר טוב מיד לאחר הדיאליזה מאשר מעט לפני כן, מכיוון שחומרים לא רצויים הצטברו שוב לאחר 1-2 יום. הדרך היחידה להתרחק מדיאליזה קבועה היא זו השתלת כליה. בלי זה, דיאליזה היא טיפול לכל החיים. במקרה של דיאליזה חריפה או חירום, בדרך כלל די במפגש אחד או מספר בודדים, מכיוון שהכליה עצמה עדיין שלמה ורק היה צורך לחסל רעל אחד או סיבה אחת.
סיבוכים
בסך הכל דיאליזה היא הליך רפואי בטוח עם מעט סיבוכים. המרכיב הפגיע ביותר בטיפול בדיאליזה הוא שאנט. כמו בכל ההתערבויות הפולשניות, קיים סיכון בסיסי מסוים לכך שא הַדבָּקָה מפיץ מה התרחיש הגרוע ביותר אֶלַח הַדָם יכול להיות. עם זאת, סיכון זה הוא קטן ביותר. לעתים קרובות יותר קורה כי השנט נסגר עם תחילת הקרישה: הוא נוצר פנימה פקקת. במקרה זה, ניתן להסיר את הפקקת בניתוח על ידי מנתח. במקרה הגרוע ביותר, יש להציב שאנט חדש במקום אחר.לחולי דיאליזה רבים יש מחלות בסיסיות אחרות, אשר חלקן עלולות להוביל לבעיות משניות. כך גם בחולים עם עודף-יתר עם לקויים תפקוד לבבי ודא כי כוח השאיבה מספיק.
בגלל הכרוני מחלת כליות חשוב במיוחד לשלוט בכמות המים הנצרכת במהלך היום. כלל האצבע לגבי כמות המים שיש לשתות ביום חל על הפרשת שאריות בתוספת 500 מ"ל. בנוסף, תזונה ממלאת גם תפקיד לא חשוב. מומלץ לארוחות דלות בחלבון מכיוון שהגוף מרכיב רכיבים רבים בחלבונים חומצות אמינו, שהומרו לחומרים שעלולים להיות רעילים שהכליות כבר לא יכולות להפריש. כאן הוא משחק חַנקָן תפקיד מכריע ממנו נוירונים מזיק אַמוֹנִיָה מתעורר. אפילו מזון המכיל אשלגן רב - בננות, קייל, נבט חיטה - לא צריך לצרוך או רק במתינות. רמה קבועה של אשלגן בדם חשובה ביותר לעבודת לב תקינה. כך שערכי אשלגן גבוהים מדי כמו גם נמוכים מדי יכולים לגרום להופעה ספונטנית של פעולות לב לקויות להיות אחראי.
בסך הכל ניתן לומר כי דיאליזה היא מדד נמוך וסיבוך לא פחות חשוב המאבטח את חייהם של מספר גדול של חולים עם אי ספיקת כליות סופנית ברחבי העולם או מגשר על הזמן עד להשתלת כליה מבלי להגביל את איכות החיים בצורה לא מבוטלת.



.jpg)